Кровоизлияние в стекловидное тело. Причины. Симптомы. Лечение
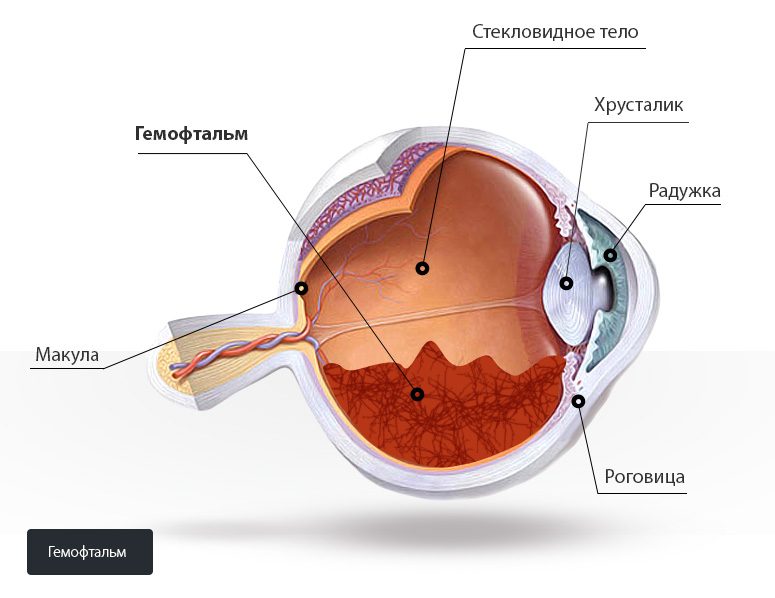
Кровоизлияние в стекловидное тело (СТ), называют появление крови в пространстве между хрусталиком и сетчаткой, вследствие повреждения сосудов. Клинически проявляется резким ухудшением остроты зрения, появлением черной пелены или точек перед глазами.
Этому предшествует разрыв сосудов, как результат соматических заболеваний организма, сосудистых новообразований, а также последствия травм.
По объему:
- частичный – 25%, возникает при нетяжелых повреждениях, при которых стенка капилляров становится ломкой (артериальная гипертензия, диабет, дистрофии сетчатки)
- субтотальный – менее 50%, при травмах средней степени тяжести
- тотальный – от 50% объема студенистого вещества, при тяжелых проникающих и закрытых травмах и новообразованиях.
По локализации выделяют:
- позади капсулы хрусталика и передней гиалоидной мембраной стекловидного тела ретролентальное расположение;
- вокруг краев хрусталика с внутренней стороны – парацилиарная локализация;
- в полости между задней мембраной и сетчаткой – эпимакулярное расположение;
- интравитреальная;
- кровоизлияние в нескольких частях – комбинированное.
В процессе гемоглобин, выпадая, напоминает зерна в стекловидном теле и распадается. Гемосидерин, производное гемоглобина, токсически действует на ретину и вызывает необратимые изменения, влияющие на качество зрения.
Статистика
Частота составляет 7 случаев на 100 тысяч человек. Из них 76% приходится на возраст старше 40 лет и связан с группами риска: сахарный диабет, артериальная гипертензия, нарушение свертываемости, склонность к ломкости артериол, авитаминоз, дистрофические изменения. Среди женщин встречается чаще, что связывают с гормональным влиянием на гладкомышечные клетки стенок сосудов.
Вследствие травм глаза, патология происходит в 35-65% ситуаций, гемофтальм достигает до 78% при тяжелых ранениях. Отношение частичного к тотальному равно 3:2.
Этиология гемофтальма
У пожилых в большинстве ситуаций причина гемофтальма является отслойка ретины в 40%, диабетическая ретинопатия способствует образованию кровяных сгустков в полости в 30%, а проблема кровообращения в венах глаза занимает 11% эпизодов. 19% приходится на иную этиологию.
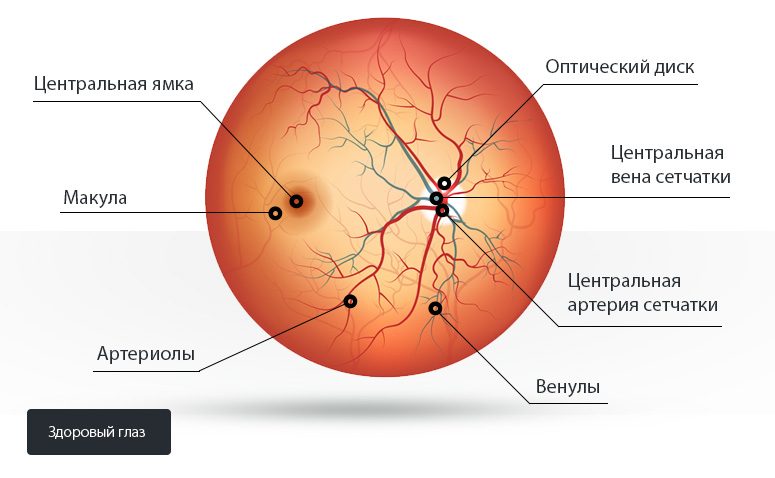
У людей 25-50 лет 50% этиологией является диабетическая ретинопатия, второе место по частоте занимает ретинальный разрыв в 17% случаев без отслойки ретины и в 8% с отслойкой. Неоваскуляризация из-за нарушения оттока в центральной вене сетчатки приводит к кровоизлиянию в 5% эпизодов.
У детей это связано с травмой и онкологией. Особенно характерен гемофтальм для младенцев, которых матери слишком интенсивно успокаивают с помощью укачиваний.
Геморрагии при неконтролируемом ангиогенезе
Диабетическая ретинопатия
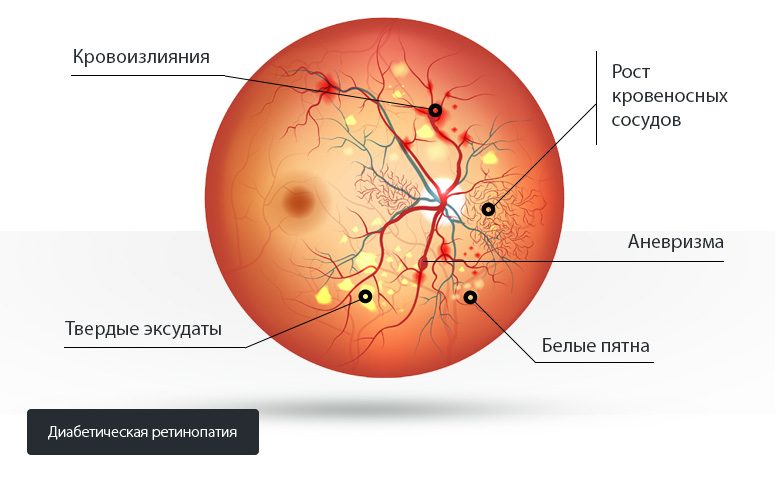
У больных СД это основная этиология гемофтальма из-за новообразованных сосудов. Основным звеном в патогенезе занимает высокий уровень глюкозы, которая токсически действует на клеточные структуры, в совокупности с оксидативным стрессом, происходит повреждение эндотелия, нарушается липидный обмен, проявляющейся в повышении триглицеридов и дислипидемии. Это приводит к ускорению атерогенеза.
Потеря клеток эндотелия, которая сопровождает дисфункцию стенок артериол, повергает к локальному повреждению капилляр и образование микроаневризм. Повышение давления и проницаемости кровеносной сети ретины способствует выходу экссудата и, соответственно, к гемофтальму.
Обтурация капилляров и артериол предшествует появлению участков сетчатки лишенных питания, вследствие этого развивается ишемия. Индуцируется выделение фактора роста эндотелия (VEGF), из-за чего происходит новообразование сосудов и их рост. Но стенки являются неполноценными, ломкими и имеют повышенную проницаемость, а так как сахарный диабет сопровождается повышенным давлением в кровяном русле, то новообразованные капилляры провоцируют повторное появление крови в СТ.
Ретинопатия недоношенных
Наблюдается у детей из групп риска от 17% до 35%, родившихся раньше 40 недели. Проходит в 5 стадий и заканчивается отслойкой сетчатки и слепотой, если вовремя не приступить к профилактическим мероприятиям.
На первой стадией характеризуется незавершенной васкуляризацией, на второй начинается ускоренное образование сосудов, которые резко расширены, извитые, образуют множественные артериовенозные шунты. На третьей стадии кровеносная сеть продолжает увеличиваться в своем количестве, что приводит к экссудации в студенистое вещество, на данном этапе уже можно обнаружить гемофтальм. Четвертая и пятая стадия соответствуют частичной и полной отслойки ретины с тотальной геморрагией.
Пролиферативная ретинопатия
Встречается преимущественно у пожилых, происходит из-за дистрофических изменений в сетчатке, вследствие гипоксии тканей. Характеризуется неоваскуляризацией, при которой качество сосудистой стенки значительно отличается от здоровой.
Посттромбическая ретинопатия
Чаще всего наблюдается при окклюзии центральной вены. Этому предшествует гипертензия, сдавлению опухолью кровеносной сети, развитие открытой глаукомы, эпидемический тиреоидит. А также соматические болезни, которые повышают риск тромбообразования: ожирение, СД, гипертоническая болезнь, повышенная вязкость. Нарушение кровообращения, приводит к застою в сосудистом русле, с низким содержанием кислорода, и, как следствие, развитие ишемии, что повышает выделения VEGF.
Меланома хориоидеи
По мере увеличения вызывает компрессию вен и некротические явления. Тогда появляется экссудация в виде кровяных сгустков в стекловидном теле. Это способствует местной отслойки сетчатки с быстрым увеличением пораженной зоны.
Серповидно-клеточная анемия
Гемоглобин при этом заболевании отличается своим строением, напоминая букву S, а эритроциты образуют вид серпа. Во время кризов, красные клетки сцепляются друг с другом, чем вызывают окклюзию капилляров. Тот же процесс происходит в сосудистой сети ретины, что может привести ишемии и новообразованию сосудов.
Кровоизлияние при нормальном развитии сосудистой стенки
Отслойка в задней части
Обнаруживается следствием возрастных изменений, в результате которых уменьшается плотность и объем гелеподобного прозрачного вещества. Встречается у лиц старше 50 лет. Наличие миопии в этом возрасте повышает риск отслойки. Симптоматически в большинстве ситуаций никак не проявляется, но при плотном сращении, возникают массивные кровоизлияния.
Травмы
Сопровождаются геморрагиями в молодом и среднем возрасте. Если травма открытая, то кровь наполняет весь раневой канал, если закрытая, то находится только в стекловидном теле.
Болезнь Коутса
Этиология до конца не определена, однако существует несколько теорий, одной из которых уделяется больше всего внимания. Это сосудистая теория, предполагающая замену капилляров на широкие каналы, расширение просвета венул и артериол. заболевания определяет симптоматику. Болезнь Коутса сочетается с высоким уровнем липидов в общем анализе. Из-за отложения кристаллов холестерина в сетчатки, происходит ее утолщению и последующее отслоение. Высокий фактор проницаемости эндотелия, также участвует в происхождении гемофтальма.
Послеоперационные осложнения
Редко, но случаются после операций на глаза. В основном из-за сниженной регенераторной способности организма, например при диабете, или низкой свертываемости крови. К возможным причинам относится нарушение техники операции и неопытность хирурга.
Синдром Терсона
Появление красных клеток в стекловидном теле при субарахноидальном кровоизлиянии и повышенном внутричерепном давлении. Основным симптомом является сильная головная боль, связанная с разрывом аневризмы. Нарушение зрения при синдроме Терсона объясняется тотальным кровоизлиянием.
Симптомы
Клиника зависит от количества крови в СТ. Если до 25%, то появляются жалобы на плавающие черные точки перед глазами, туман или тени в виде облаков.
При перемещении сгустков крови, тени тоже начинают перемещаться.
При субтотальном кровоизлиянии, резкость восприятия окружающих предметов снижается и может выражаться только в различии времени суток.
При тотальном наступает слепота.
Утром и после отдыха в положении лежа состояние больного улучшается, так как сгустки крови оседают в нижние отделы глаза, а при активных действиях вновь распределяются по всем фракция студенистого вещества.
Общие клинические проявления, которые могут сопровождать патологию, головная боль, головокружение, высокое АД, нарушение целостности кожных покровов, открытые ранения глаз, бледность.
Диагностика кровоизлияния
Обследование начинается с опроса пациента, включающий в себя анамнез про наследственность, общие соматические заболевания, травмы и хирургические вмешательства. Жалобы на нарушение функции органа, в какое время суток, после какого происшествия состояние ухудшилось.
- Офтальмоскопия. Можно обнаружить кровь в окружающих пространствах. Проводится в совокупности с надавливанием на белок орбиты склеральным депрессором.
- Исследование остроты зрения
- Измерение внутриглазного давления, показатели должны быть повышены
- Гониоскопическое исследование, проводится после остановки геморрагии для поиска патологического роста сосудов в передней камеры.
- Биомикроскопия с щелевой лампой. Определяются составляющие элементы крови в переднем отделе студенистого вещества.
- УЗИ. Наиболее информативно, так как определяет размер и локализацию кровяных сгустков, место отхождения сетчатки. Используют, когда глазное дно сложно оценить из-за повышенной плотности среды.
- Рентгенография и компьютерная томография показаны при открытых ранениях с возможным нахождением инородного тела.
- При подозрении на диабетическую ретинопатию делают анализ на сахар, гликированный гемоглобин. Возможность тромбоза центральной вены оценивают по общему анализу крови и коагулограмме, смотрят на вязкость и количество тромбоцитов.
- Измерение артериального давления, так как длительная гипертоническая болезнь является фактором риска тромбообразования и отслойки сетчатки
Направления лечения гемофтальма
Свежий гемофтальм лечится в амбулаторных условиях, пациенту показан постельный режим с обязательно приподнятым изголовьем и отсутствие физических нагрузок. Голова должна находиться 35-45 градусов, желательно избегать попадание яркого света, это способствует оседанию эритроцитов в нижние отделы и ускоряет свертываемость крови. Запрещается применять аспирин, варфарин, так как они усиливают геморрагию.
Лечение должно включать интенсивные и своевременные мероприятия, которые предотвратят развитие осложнений и необратимых состояний. Первоочередная цель – устранение причины патологического состояния. Существует два направления терапии: консервативный и хирургический.
Наблюдение
В первую очередь необходимо обратиться к офтальмологу. Первый этап наблюдения должен сочетаться с диагностическими мероприятиями: посещение пациента два раза в неделю и УЗИ глаз раз в неделю. Незначительный объем экссудата в СТ не требует активных лечебных действий и уменьшается самостоятельно через 2-3 недели, однако при наличии отслойки ретины требуются срочная медицинская помощь.
Консервативные лечения
Терапию проходят при частичном (до 25%) кровоизлиянии. Включает наблюдение, постельный режим. Проводится витаминотерапия, препаратами викасолом и аскорутином. Через 3 дня назначают рассасывающую терапию, которая включает внутривенное введение раствора натрия хлорида и парабульбарных инъекций. Вводят липазу, трипсин и фибринолизин. В дальнейшем наблюдают в течение трех суток, если улучшений не наступило, то переходят к хирургическому методу.
Если гемофтальм произошел по причине открытого ранения, то способствуют профилактике столбняка, а также капают антибактериальные капли для предотвращения присоединения инфекционного процесса.
Лазерная коагуляция сетчатки
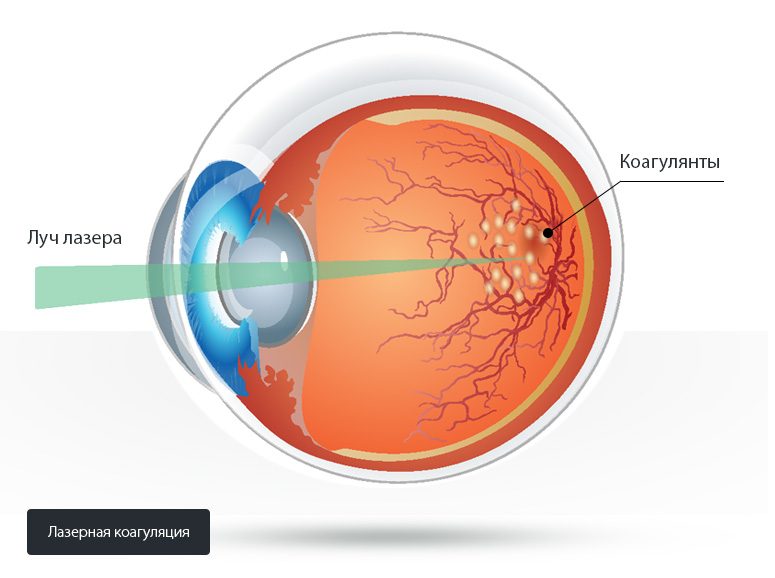
Принцип заключается в нагревании лучом лазера ограниченного участка ретины до высоких температур, в результате ткани коагулируются. В процедуре используется линза для фиксации орбиты, чтобы лазер не попал на здоровые участки.
Проводят при достаточной прозрачности среды стекловидного тела, поэтому при распространенном и тотальном процессе данная процедура не подойдет. Используют для остановки геморрагий и прекращения функционирования новообразованных сосудов. Восстановить потерянное зрение лазерная коагуляция не в состоянии, но отлично предотвращает нежелательные последствия при своевременном использовании.
Преимуществом является то, что не требует специальной подготовки и проходит в амбулаторных условиях. Длительность составляет до 20 минут и проходит бесконтактно, то есть без потерь крови. Анестезия используется местная, поэтому нет вреда для организма. Через несколько часов пациент может возвращаться к обыденной жизни, если нет других противопоказаний. Процедура считается безболезненной, больные отмечают появление вспышек света.
В послеоперационном периоде советуют отказать от физических нагрузок и длительных поездок. Приступать к работе, требующей напряжения сенсорного органа, употреблять алкоголь и курить, также не советуется.
К возможным осложнениям относят синдром сухого глаза, воспаление конъюнктивы, сужение полей зрения. Однако в скором времени состояние приходит в норму.
Антивазопролиферативная терапия
Проводится препаратами, препятствующими образованию новых сосудов. Действующие вещества по своему строению напоминают антитела. После введения, антитела связываются с фактором роста эндотелия сосудов А. После образования комплекса, фактор не может связаться с рецептором эндотелий, в результате не происходит рост. В среднем длительность лечения не занимает больше 6 месяцев, при введении препарата в полость орбиты раз в месяц. Подходит больше для профилактики гемофтальма.
Пациенту локально закапывают капли, содержащие местный агностик. Перед начало измеряют внутриглазное давление, корректируют при необходимости. Процедуру проводят амбулаторно, после которой можно отправиться домой.
Врач использует векорасширитель, чтобы пациент не моргнул в неподходящий момент. Место прокола от лимба находится в 3 см, иглы очень тонкие, поэтому болезненных ощущений нет.
К возможным осложнениям относят повышение внутриглазного давления, попадание экссудата под конъюнктиву, и очень редко отслойка ретины. Антивазопролиферативная терапия используется в комбинации хирургическими видами ликвидации экссудата, например, с витрэктомией.
Витрэктомия как главный метод лечения гемофтальма
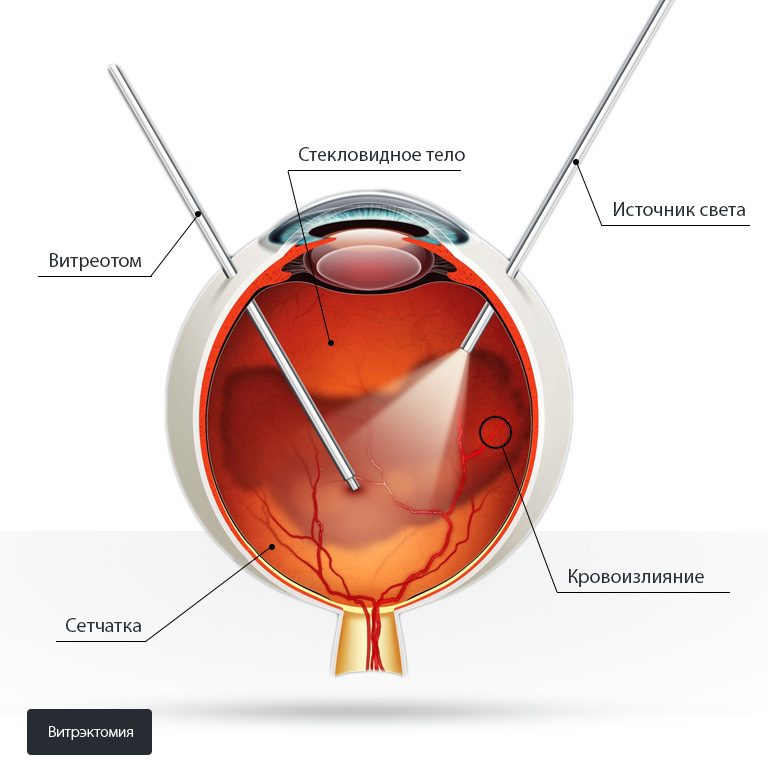
Витрэктомия – это хирургическая операция в офтальмологии с минимальными травматическими повреждениями. В ходе офтальмологической операции удаляется часть или все стекловидно тело, что способствует лучшему доступу к патологическому участку ретины или удалению примесей, которые снижают прозрачность среды.
Удаленное СТ замещают силиконовым маслом, газовой смесью, синтетическими полимерами. Все вещества должны отвечать требованиям:
- безопасность;
- прозрачность;
- биосовместимость;
- гипоаллергенность;
- долговечность;
- соответствовать по вязкости удаленному стекловидному телу;
- обеспечить нормальное функционирование органа.
При гемофтальме удаляется имбибированное кровью СТ. Проводится под местной или общей анестезии, по усмотрению врача. Используется векорасширитель для хорошей фиксации, затем делается три прокола в склере для инфузионной канюли, осветительного прибора и витреотома. С помощью них содержимое отсасывается и заменяется искусственной смесью. Для проведения операции хирургу необходимо прозрачность хрусталика и зрачка. Если у пациента имеется катаракта, то сначала нужно заменить хрусталик.
После витрэктомии проводят лазерную коагуляцию для надежного соединения сетчатки и сосудистой оболочки.
Показанием к срочной витрэктомии является:
- более 50% экссудата в СТ в сочетании с множественными ретинальными разрывами;
- геморрагии при проникающем ранении орбиты;
- неэффективность других методов;
- невозможность оценить состояние ретины из-за тотального кровоизлияния.
Прогноз восстановления зрения
Прогнозирование основывается на объеме геморрагии, быстроты оказания скорой медицинской помощи, времени лечения, причины.
Благоприятное течение наблюдается при незначительных закрытых травмах у молодых лиц, не имеющих сопутствующих заболеваний, а также при раннем начале лечения.
Если объем экссудата до 15%, то функция восстановится полностью. При 25% возможна отслойка сетчатки, что удлинит время регенерации. 75% зрение полностью не восстановится, а при 100% человек может ослепнуть, если не провести срочное хирургическое вмешательство.
Наименее вероятно ожидать быстрого восстановления функции глаз у лиц с сахарным диабетом и дистрофическими изменениями сетчатки.
Лучшему прогнозу способствует удаление не только кровяных сгустков из СТ, но стабилизация течения основной болезни.
Основные мероприятия при появлении крови в стекловидном теле
В первую очередь необходимо обратиться в офтальмологический кабинет. Обеспечить пострадавшему покой, уложить в горизонтальное положение, под голову положить две подушки. На область орбиты приложить холод, это может быть платок, смоченный холодной водой или кубики льда, обвернутые в полотенце.
В стационар следует направлять с бинокулярной повязкой, в полусидячем положении.
Непосредственно врач или фельдшер капает раствор дицинона 0,5 мл под конъюнктиву 3 дня подряд. Внутрь назначает аскорутин, внутримышечно инъекции кальция глюконата.
Через 3 дня в стационаре назначают рассасывающую терапию – калий йодид и биогенные стимуляторы. Когда СТ становится прозрачным, назначают лазерную коагуляцию для предотвращения рецидивов. Если терапия не улучшило резкость зрения, делают витроэктомию через 14 дней.
Возможные осложнения

Кровь рассасывается со скоростью 1% от общего количества за сутки, за это время продукты распада имеют токсическое влияние на структуры зрительного органа и способствуют необратимым изменениям. Удаленное СТ в анамнезе значительно сокращает время выздоровления. Для развития тяжелых необратимых изменений требуется больше года, за это время можно воспользоваться традиционной медициной.
Пролиферативная витреоретинопатия развивает раньше других осложнений. Характеризуется развитием фиброзной ткани в полости СТ и на поверхности ретины. Могут образовываться спайки между СТ и сетчаткой, вызывая натяжение и отслоение последней. Все это приводит к резкому ухудшению работы сенсорного органа.
Гемолитическая глаукома – вторичная глаукома, при которой нарушается работа трабекулярной сети из-за осевшего гемоглобина и эритроцитов. Больные жалуются на повышение внутриглазного давления и чувство напряжения, сухость, тумана перед глазами и понижение качества зрения.
Гемосидероз – результат выделения железа при распаде гемоглобина. Связывается с белками СТ и откладывается на поверхности сетчатки, из-за чего нарушается функция органа.
Неоваскулярная глаукома – это вторичная глаукома, происходящая из-за неоваскуляризации в дренажной зоне передней камеры глаза, сопровождается повышением показателей внутриглазного давления и развитием слепоты.
Меры по предотвращению кровоизлияния в стекловидное тело
- Контроль АД, прохождения диспансеризации. Соблюдение диеты, которая исключает соленое, жареное, копчёное. Лечебная физкультура, прогулки на свежем воздухе по 30 минут в день.
- Если пациент болен диабетом, то ему необходимо проводить инсулинотерапию. Отказаться от легких углеводов, вести здоровый образ жизни. Контролировать сахар крови и посещать офтальмолога каждые три месяца.
- Для здоровых людей – ежегодное посещение офтальмолога с профилактической целью.
- Соблюдение режима отдыха глаз.
- Избегать опасных ситуаций, которые могут привести к травматизму, использовать защитные очки при физическом труде.
- Поддержание холестерина в норме.
Автор статьи: Миронов А. В.