Удаление катаракты глаза ультразвуком
Метод ультразвуковой бесшовной хирургии катаракты -факоэмульсификация – повсеместно применяется в частных и государственных клиниках офтальмохирургии как метод выбора для операции удаления помутневшего хрусталика. Его малотравматичность и отсутствие необходимости в сложном анестезиологическом пособии позволяют выполнять вмешательство амбулаторно и значительно расширяют возрастной диапазон пациентов.
История факоэмульсификации
Патент на первый аппарат для ультразвукового удаления катаракты (факоэмульсификатор) был получен американским офтальмологом Чарльзом Келманом в 1971г.
За последующие десятилетия техника операции факоэмульсификации катаракты изменилась, но принцип работы современных факомашин практически тот же. Устройство состоит из генератора ультразвуковой энергии, к которому подключен наконечник с титановой иглой. Факоигла колеблется с частотой ультразвука и разрушает хрусталиковое вещество, «осколки» которого затем вымываются и отсасываются системой ирригации-аспирации.
Факоэмульсификатор помог повсеместному внедрению техники «бесшовной» хирургии, в разы снижающей риски осложнений, позволяющей обеспечить высокое зрение и сокращающей сроки выздоровления.
С его изобретения началась эра микрохирургии – операции делают под мощным увеличением операционного микроскопа и имплантации искусственных интраокулярных линз (ИОЛ). До этого катаракту удаляли через разрез длиной около 2-х см по верхней границе роговицы. Соответственно, такой разрез требовал наложения швов, что в последующем приводило к искажению роговичного профиля – проявлению послеоперационного астигматизма и снижением удовлетворенности качеством зрения.
Искусственные хрусталики имплантировались редко, после операции пациент вынужден был пользоваться «плюсовыми» очками с большими диоптириями (+12 и выше).
За 50 лет изменилась техника операции, модифицировались факоэмульсификаторы. В практику внедрились методики капсулорексиса – удаление центральной части передней капсулы, механического «разламывания» катарактального ядра, сама манипуляция проходит в задней камере, для защиты корнеального эндотелия используют вискоэластики. Это позволяет снизить продолжительность действия ультразвука, минимизировать риск осложнений: отрыва связок и подвывиха хрусталика, появления постоперационной эндотелиальной дистрофии и корнеального отека.
«Бесшовная» микрохирургия предъявила повышенные требования к искусственным оптическим устройствам: вместо жесткого полиметилметакрилата стали выпускать ИОЛ из эластичных силикона, акрила и пр. Интраокулярные линзы постепенно усовершенствовались, на сегодняшний день они могут компенсировать практически любые степени исходной близорукости и дальнозоркости. Для коррекции астигматизма производят торические ИОЛ, для устранения пресбиопии – многофокусные, возможна имплантация сложных торических мультифокальных ИОЛ.
Показания и противопоказания к операции факоэмульсификации катаракты (ФЭК)
Основной повод для проведения ультразвуковой операции – помутнение естественного хрусталика. Это снижает прозрачность оптических сред и делает зрение нечетким, расплывчатым.
К медицинским показаниям относят:
- ухудшение зрения, вызванное катарактой;
- осложненная катаракта даже при отсутствии жалоб. К ним относят относят набухание и начальный подвывих хрусталика. При набухании содержимого хрусталиковой сумки уменьшается объем задней камеры, радужка прижимается к хрусталику – нарушается отток внутриглазной жидкости, нарастает давление и развивается вторичная глаукома. При отсутствии лечения глаукома ведет к атрофии зрительного нерва и необратимой слепоте. Начальные признаки подвывиха заставляют хирурга торопить с операцией, так как в дальнейшем, при усугублении ситуации, может пропасть техническая возможность для проведения факоэмульсификации. Пациенту придется оперироваться, но другим, старым методом с большей вероятностью осложнений и более низким качеством зрения при выписке;
- нарушение целостности хрусталиковой сумки вследствие травмы (проникающего ранения). Разумеется, не при любой травме есть возможность провести ФЭК, это оценивает врач на приеме. Необходимость удаления поврежденного хрусталика вызвано высокой вероятностью воспалительных реакций в посттравматическом периоде;
- планирование проведения лазерного лечения сетчатки при недостаточной прозрачности оптических сред из-за катаракты. Такая ситуация может возникнуть при диабетической или посттромботической ретинопатии, разрывах сетчатки и пр. В этом случае может быть удален даже частично мутный хрусталик при отсутствии весомой прибавки в зрении после вмешательства.
К социальным - относят удаление даже незначительно мутного хрусталика у лиц, которым незначительное снижение зрения мешает выполнению профессиональных обязанностей. Это хирурги, ювелиры, художники, водители-профессионалы, представители силовых и военизированных ведомств (полиция, МЧС, ФСБ и пр.).
Нередко к удалению прозрачного или незначительно помутневшего хрусталика с имплантацией соответствующей ИОЛ приводят рефракционные показания. К ним относят высокие степени аномалий рефракции, которые невозможно исправить с помощью лазерной коррекции зрения. Установка мультифокальной линзы пациентам с возрастной дальнозоркостью позволяет решить проблему нарушения аккомодации – затруднения фокусировки на близком расстоянии.
Противопоказания к проведению операции методом факоэмульсификации
Отказать в проведении операции ультразвуковым способом могут, в основном, по трем причинам: подвывих хрусталика, перезрелая катаракта и чрезмерно плотное, «бурое» ядро хрусталика.
Поэтому в прошлое отошло понятие: «ждать созревание катаракты», длительное ожидание может привести к отказу в выполнении операции современным способом без наложения швов.
При слабости связок (подвывихе, сублюксации хрусталика) есть вероятность, что под действием энергии ультразвука продолжится разрыв ослабленных волокон цинновой связки, на которой «подвешен» хрусталик, и он под действием силы тяжести опустится в стекловидное тело и ляжет на глазное дно. В этом случае доктору придется перейти на принципиально другой уровень хирургии – витреоретинальное вмешательство. Это предполагает наличие другого оборудования, подготовки и опыта. При небольших степенях сублюксации подобный ход событий можно предотвратить установкой специального капсульного кольца.
При перезрелой катаракте и высокой плотности ядра методика факоэмульсификации катаракты технически становится невозможной.
В ряде случаев микрохирург может начать с хирургии малых разрезов, но, поняв в ходе вмешательства, что это невозможно, перейти на большой разрез и завершить операцию методом экстракапсулярной экстракции.
Не показана факоэмульсификация катаракты, как и к другие методы, будут и серьезные сопутствующие офтальмологические заболевания, при которых убирать хрусталик бессмысленно. К ним относятся, например, терминальная глаукома, атрофия зрительного нерва, выраженные дистрофические изменения в центре сетчатки и пр.
Отсрочить ФЭК придется и по возможным относительным противопоказаниям: инфаркт или инсульт в предыдущие полгода, высокое артериальное давление, гипергликемия свыше 10 ммоль/л, изменения в анализах и пр. В этих случаях предпринимают меры для нормализации показателей, лечения общих заболеваний и дожидаются разрешения ведущих врачей на вмешательство.
Не проводят факоэмульсификацию катаракты при инфекционных и неинфекционных заболеваниях органа зрения и офтальмогипертензии.
Этапы операции и преимущества ФЭК
Прежде, чем попасть на операционный стол, пациент проходит полное офтальмологическое обследование, сдает общеклинические анализы и получает заключение Лор-врача, терапевта и стоматолога. Цель обследования – выявить возможные очаги хронической инфекции и общие противопоказания для хирургического вмешательства. Связано это с тем, что при любом нарушении равновесия в организме с потенциальными рисками может запуститься процесс асептического (неинфекционного) воспаления, и иммунный ответ будет направлен в том числе и на прооперированный глаз. Осложнения такого типа представлены внутриглазными воспалениями разной степени тяжести, преимущественно иридоциклитами.
Исследования «мощности» иммунного ответа организма на вмешательство извне – даже при такой малоинвазивной операции - показывают, что максимально выраженная реакция наступает на 7-10 сутки, через 2 недели и через месяц. Поэтому, при планировании факоэмульсификации катаракты на парном органе предпочитают проводить ее или через 2-3 дня, или спустя месяц после первой ФЭК.
В день операции время нахождения в клинике – 2-3 часа, продолжительность самого вмешательства – 15-30 минут.
Сколько будет длиться факоэмульсификация катаракты, зависит от многих факторов: в первую очередь, от степени сложности вмешательства, плотности ядра хрусталика, необходимости установки капсульного кольца при сублюксации, а также опыта и темперамента самого врача. В любом случае все врачи стремятся к наименьшей продолжительности операции и времени экспозиции ультразвука. При чрезмерном воздействии нарастает риск обрыва связок хрусталика и повреждения клеток эндотелия роговицы.
Первый этап ФЭК: подготовка пациента. Анестезиолог беседует с больным и, при отсутствии противопоказаний, производит седацию – внутривенно вводят «успокаивающие» препараты. Закапывают капли-мидриатики, расширяющие зрачок и антибиотики. Этот этап занимает около 30-50 минут.
Основное условие готовности к ФЭК – максимальный мидриаз (расширение зрачка). Непосредственно перед вмешательством каплями «замораживается» поверхность глаза. Некоторые хирурги предпочитают ретробульбарную анестезию, при которой анестетик вводится за глазное яблоко, но эта методика постепенно уходит в прошлое, так как адекватной анестезии можно достигнуть и без неприятных уколов.
Такой щадящий подход в предоперационной подготовке, отсутствие «тяжелых» анестезиологических препаратов значительно расширяет возрастной диапазон оперируемых с тяжелой сопутствующей патологией.
Второй этап: операция. Пациент лежит на операционном столе, окологлазная область обрабатывается дезинфицирующим раствором, если мешают низко посаженные брови, волоски могут подстричь.
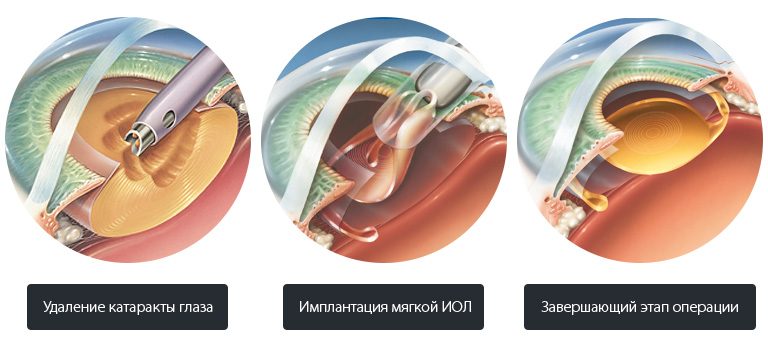
В обезболенный глаз ставят векорасширитель, хирург формирует тоннели для инструментов на границе между прозрачной роговицей и белой склерой. Размер самогерметизирующихся отверстий около 2 мм, после окончания манипуляций они закроются самостоятельно, без наложения швов.
Внутрь глаза вводят инструмент для капсулорексиса – кругового удаления передней хрусталиковой капсулы в пределах видимости по зрачковому краю. Для лучшей визуализации переднюю стенку хрусталиковой сумки предварительно подкрашивают. Затем основной этап – разрушение ядра хрусталика. Здесь могут применяться различные техники, хирурги применяют и вспомогательные инструменты – чопперы – для разламывания ядра на крупные фрагменты, а на более мелкие их «разбивает» наконечник факомашины. Вне зависимости от применяемой методики, на этом этапе содержимое хрусталиковой сумки раздробляется на мелкие фрагменты и отсасывается. В ходе факоэмульсификации катаракты постоянно поддерживается равновесие между подаваемым и отсасываемым раствором – ирригацией и аспирацией.
Важный момент в окончании этапа – полноценное вымывание и аспирация фрагментов хрусталика, при несоблюдении этого глазное яблоко отреагирует воспалительным процессом на «забытые» осколки хрусталиковых масс.
При неадекватном удалении вещества хрусталика и вискоэластика (вещества, применяемого для защиты корнеального эндотелия в ходе ФЭК), помимо проблем усиленного иммунного ответа, в послеоперационном периоде повысится ВГД, что может привести к развитию вторичной глаукомы. Не всегда «неаккуратность» офтальмохирурга виновна в подъеме ВГД, в ряде случаев офтальмогипертензия – ответ на манипуляции в области зрачкового края и «осыпания» пигмента зрачкового края радужки.
Третий этап: установка ИОЛ. При фиброзно измененной задней капсуле хрусталика ее могут «почистить»специальным скребком – для улучшения оптических свойств.
Убедившись в полном удалении фрагментов мутного хрусталика, хирург приступает к имплантации ИОЛ. Происходит это через инжектор – инструмент, похожий на тонкий плоский шприц, в котором ИОЛ располагается в сложенном состоянии. Постепенно выводя из инжектора, хирург расправляет ИОЛ и устанавливает ее точно в борозду между задней капсулой и остатками передней.
Все, операция практически закончена. Делают инъекцию антибиотика под конъюнктиву, на глаз накладывают монокулярную стерильную повязку или пластырь. Пациента отпускают.
Преимущества ФЭК перед «шовными» методами
Факоэмульсификация катаракты обладает рядом весомых преимуществ перед «шовными» техниками:
- амбулаторность;
- малотравматичность;
- нет необходимости в общем наркозе или ретробульбарной анестезии;
- восстановление зрения на следующий день после ФЭК (в неосложненных случаях);
- минимизация рисков осложнений;
- отсутствие послеоперационного астигматизма;
- удовлетворенность пациента качеством зрения и минимумом неприятных ощущений;
- быстрое возвращение к привычному образу жизни.
После факоэмульсификации катаракты охранительный режим отменяют спустя месяц после вмешательства, а после экстра- или интракапсулярной экстракции выздоровление затягивается на 3-6 месяцев.
Стоимость операции
При одинаковых условиях: уровня клиники, квалификации офтальмохирурга, класса факомашины, типа ИОЛ стоимость операции по удалению хрусталика может существенно отличаться в зависимости от того, где происходит вмешательство. При этом ценообразование в городах центральной России примерно одинаково, Москва и Московская область превышает эти показатели в 1.5-2 раза.
В коммерческих клиниках центральной полосы России стоимость операции по методике ФЭК с имплантацией монофокальной ИОЛ составляет 25-40 тысяч рублей, в зависимости от типа линзы. Если устанавливается ИОЛ премиум-класса: торические, мультифокальные, торические мультифокальные – цена увеличивается до 80-150 тыс. рублей.
Автор статьи: Миронов А. В.