Подшивание ИОЛ
Хрусталик человека имеет способность к росту всю жизнь, вследствие чего он увеличивается в размере и уплотняется. С возрастом метаболизм нарушается, происходит денатурация белков и помутнение естественной линзы глаза. В таком состоянии он больше не может выполнять функции по преломлению и подачи света на сетчатку. Поэтому проводят операцию по частичному или полному удалению с имплантацией интраокулярной линзы (ИОЛ), которую по-другому называют искусственным хрусталиком.
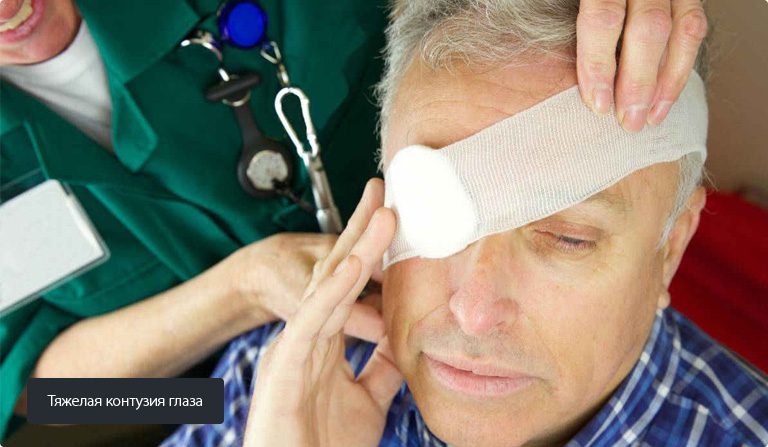
Любая операция имеет осложнения, в частности и имплантация ИОЛ. Чаще всего происходит смещение хрусталика на глазное дно. Случается это по причине возрастных изменений в зонулярном аппарате, либо из-за травмы. Вывих может обнаружиться сразу после операции, также подобные клинические случаи встречаются через несколько лет. Подшивание ИОЛ – наименее травматичное лечение дислокации искусственной линзы.
Методики подшивания ИОЛ
Первая степень подвывиха клинически не проявляется, пациенты не имеют жалоб, поэтому нет необходимости в операции на этот момент. Вторая и последующие степени видны при офтальмологическом исследовании, больные жалуются на снижение качества зрения и дискомфортные ощущения в периорбитальной области. Таким пациентам показано хирургическое лечение.
Основные методы фиксации ИОЛ:
- к склере;
- к радужной оболочке;
- в переднем углу глаза;
- подшивание к краю переднего капсулорексиса.
Показания к операции:
- травмы, тяжелая контузия глаза;
- проникающие ранения с повреждением связочного аппарата;
- осложнения во время хирургической операции по лечению катаракты;
- смещение хрусталика более 2 степени;
- афакия, после операционного вмешательства;
- тупая травма, как этиология подвывиха хрусталика;
- дислокация ИОЛ из-за прогрессирования недостаточности функции зонулярный аппарата.
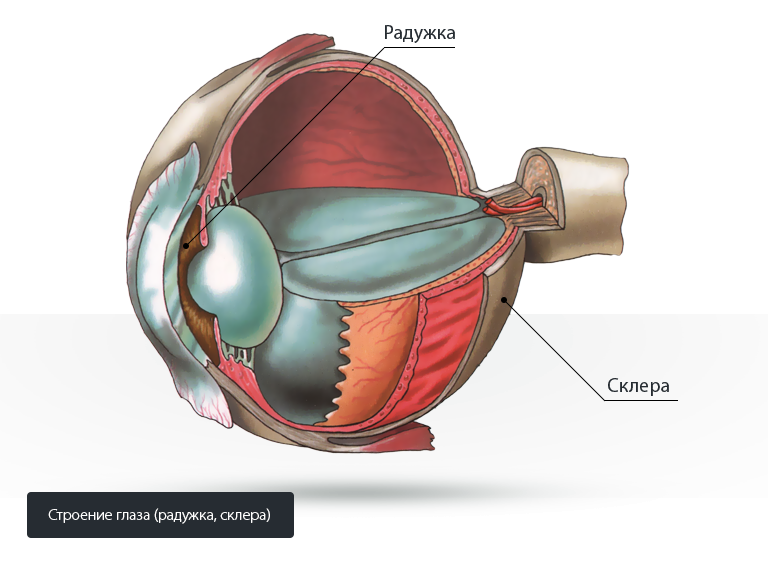
Подшивание ИОЛ к склере
Достигается наиболее физиологичное расположение искусственных материалов за счет крепления к цилиарной борозде в задней камере. Отличный вариант, когда есть противопоказания к остальным методам.
Проводится двумя способами: без шва и шовный. В первом случае две иглы-проводники вводятся под острым углом в полость задней камеры глаза в паре миллиметров от лимба под конъюнктивой. Внутри задней камеры гаптический элемент вдевают в их полость, после чего иглы-проводники одновременно выводятся на поверхность с гаптическим элементом. Концы гаптики расширяют вследствие плавления коагулянтом, в результате отсутствует возможность обратного прохождения через наружную оболочку.
Шовный метод может быть проведен тактикой «изнутри» и «снаружи». Последний подход используется хирургами чаще, так как позволяет выйти на цилиарную борозду с максимальной точностью. Чтобы узлы, оставленные на поверхности белочной оболочки глаза, не стали причиной воспалительных явлений, были разработаны способы их заслона: склеральные лоскуты и подшивание ИОЛ с помощью склеральных карманов. Недостатком считается удлинение времени операции из-за этих манипуляций. Широко распространено использование Z-швов, в ходе техники нить прошивается через стенку склеры в виде зигзага, завязывание узлов не требуется.
Через предполагаемую проекционное место, где находится плоская часть цилиарного тела, проводят полую иглу в двух точках на 3 и 9 часов, через канал проводят петлю проводник, после извлекают иглу с шовным материалом. В разрез выводится петля и фиксируется у основы опорного элемента офтальмологическим узлом. Вторую нить проводят внизу линзы и подшивают ко второму опорному элементу, корректируя расположение ИОЛ силой натягивания нити.
К нежелательным последствиям относятся кровотечения в ходе процедуры, появление воспалительных реакций в виде волокон фибрина, развитие псевдоэксфолиативной глаукомы, которая купируется гипотензивными каплями.
Подшивание ИОЛ к радужной оболочке
Перед началом операции капают миотики для полного расправления радужки. Применяется второй инструмент для удержания ИОЛ, проводится иридэктомия для улучшения оттока жидкости между двумя камерами, а также формирования отверстий для шовного материала.
Используется П-образный шов в верхнем полюсе при толщине роговицы более 7 мм, а также при наличии остатков нижнего полюса капсулы хрусталика или пластинки стекловидного тела. В проведении этой техники используют две атравматическими иглы с нитями, которые проводят по кругу основания опорного элемента, образуется узел. Затем прошивают радужку на расстоянии 2 мм от зрачка. Выводят концы нитей капсулы ИОЛ и радужной оболочки наружу, где соединяют вместе, предварительно убедившись в правильном расположении линзы.
Еще одна техника подшивания ИОЛ к радужке подходит для любой искусственной линзы, имеющей боковые отверстия. Особенности в наличии роговой оболочке разреза на 9 мм и расположении на 3 и 9 часов. Шовный материал проводят через отверстия, потом радужку, отступив на 1,5 мм от зрачкового края, возвращают нить обратным проколом, чтобы не возникло косметического дефекта в виде горизонтально вытянутого зрачка. М Заканчивают репозицию завязыванием узлов. Данный способ крепления считается менее инвазивным методом, чем крепления линзы к склере.
Осложнения встречаются крайне редко и бывают скорее единичные случая. Возможен риск атрофических изменений радужки, увеита, отека, пигментной дисперсии. Вследствие постоянного раздражающего действия нитей на ткани радужки, возможно развитие воспалительных процессов в послеоперационном периоде. Но авторы разрабатывают новые способы крепления к радужной оболочке, чтобы понизить вероятность травматического повреждения последней.
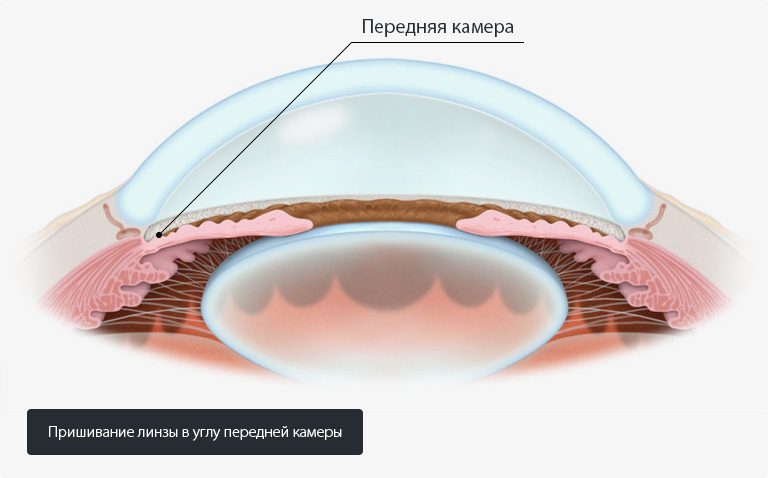
Пришивание линзы в углу передней камеры
Является одним из старых способов восстановления анатомически правильной позиции. Хирурги-офтальмологи в своем большинстве отказываются от операции по причине частых осложнений и существовании современных методов лечения. Опорные элементы имеют непосредственное соприкосновение более чем в двух местах с тканями передней камеры, из-за чего повышается давление на структуры глаза. Несоответствие диаметра интраокулярной линзы и передней камеры приводило к воздействию на эндотелий роговицы и ее последующее дистрофическое изменение.
В то же время несложность техники и небольшое травматическое действие на структуры глаза позволяют существовать этой операции в современной офтальмологической хирургии.
Материал характеризуется относительно высокой жесткостью по сравнению с другими вариантами, поэтому фиксация менее опасная процедура, чем полное удаление искусственного хрусталика. Производители стремятся к повышению эластичности материал, однако к недостаткам все еще относятся ограничение подвижности зрачка, видимый блеск от линзы, анизейконии, высокий риск развития хронических офтальмологических заболеваний. Противопоказано лицам с патологией роговицы и глаукомы.
К возможным осложнениям крепленияв переднем углу камеры относят иридоциклит, дистрофия роговой оболочки, вероятный кистозный макулярный отек и рецидивирующая гифема.
Подшивание к краю переднего капсулорексиса
В данном случае используется специальная ИОЛ с истонченной гаптической частью, из-за чего имплантация проходит через малый разрез. После подачи искусственного хрусталика, за переднюю капсулу заводят нижний опорный элемент до времени подшивания по границы капсулорексиса в отверстиях истонченной части линзы. Фигурной прорезью фиксируют верхний опорный элемент края передней капсулы. Так, оптическое вещество прочно фиксируется по центру в отношению к оптической оси. Послеоперационный период проходит без осложнений, а при наблюдении за пациентами, было выявлено, что через 5 лет операции, дислокации не происходит.
Выбор метода лечения остается за офтальмохирургом, который будет основываться на состоянии глаза, уровне квалификации, опыте и возможностях операционной. Репозиция дислоцированного искусственного хрусталика – идеальный выход из тяжелых нежелательных последствий лечения катаракты. Возвращения ИОЛ и ее надежное подшивание зависит от конструкции линзы. Фиксация к радужке или к склере подходит, когда гаптика сделана наподобие петли. Если материал имплантата – пластик, монолитные линзы, то это показание к удалению.
Автор статьи: Миронов А. В.