Послеоперационный период поле операции по замене хрусталика
Успешная имплантация искусственного хрусталика – первый шаг по восстановлению зрения при катаракте или других офтальмологических патологиях. Получение желаемого результата зависит и от правильного выполнения рекомендаций врача, которые должны соблюдаться в послеоперационном и реабилитационном периоде. После имплантации ИОЛ пациенту предстоит выполнять ряд назначений и соблюдать некоторые ограничения после замены хрусталика на глазу.
Как правильно вести себя после офтальмооперации? Какие препараты следует принимать? Когда зрение восстановится полностью? Бывают ли последствия после замены хрусталика и насколько высок их риск? Ответы на эти и другие вопросы поможет получить наша публикация.
Сколько длится реабилитация после операции?
Вопрос о том, как долго длится восстановление, задают все пациенты. Сразу после офтальмооперации зрение остается помутненным, поскольку поврежденным во время имплантации структурам необходимо время для заживления. Для ускорения этих процессов важно соблюдать некоторые ограничения после замены хрусталика на глазу, с которыми офтальмохирург ознакамливает каждого больного. От полноты их выполнения зависит окончательный результат и именно поэтому реабилитация – это второй важный шаг к восстановлению зрения.
Полное заживление тканей глазного яблока происходит на 4 неделе. Иногда процесс реабилитации занимает около 6 недель.
Что можно, а что нельзя после замены?

Офтальмооперация выполняется амбулаторно в режиме одного дня и проводится под местной анестезией. После ее завершения на прооперированный глаз накладывается повязка из стерильного материала. Больной получает назначения лекарственных препаратов и рекомендации о необходимых ограничениях после замены хрусталика на глазу. После этого он может отправляться домой.
Через день разрешается умываться и мыть голову, принимать гигиенический душ. Важно чтобы моющие средства и вода не попадали в прооперированный глаз.
Выполнение рекомендаций поможет снизить риск вероятных осложнений и ускорить процесс восстановления. Длительность их соблюдения определяется окулистом.
После замены хрусталика необходимо:
- Отказаться от интенсивных физических и зрительных нагрузок.
- Исключить поднятие тяжестей.
- Не пропускать прием лекарств, вовремя закапывать назначенные врачом капли.
- Не отказываться от ношения повязки до разрешения специалиста, регулярно менять ее.
- Стараться спать на противоположном прооперированному глазу боку.
- Не прикасаться к прооперированному глазу руками, не тереть и не надавливать на него.
- Отказаться от любой пыльной работы.
- Избегать наклонов головы ниже пояса.
- Исключить попадание на глазное яблоко воды и средств гигиены.
- Отказаться от нанесения декоративной косметики.
- Не садиться за руль автомобиля.
- Носить солнцезащитные очки при солнечной погоде.
- Отказаться от посещения открытых водоемов, пляжей, бань и саун.
- Исключить курение, прием спиртных напитков.
- Не заниматься самолечением, вовремя приходить к офтальмологу для контрольных осмотров.
Важно! При появлении симптомов осложнений не откладывать визит к врачу. На их развитие могут указывать различные дискомфортные ощущения, признаки ухудшения зрения или общего самочувствия.
После офтальмооперации особые изменения в рационе не требуются. В меню следует включать кисломолочные продукты, большее количество свежих овощей, фруктов и ягод, принимать достаточный объем жидкости. Офтальмологи рекомендуют отказаться от приема жирных блюд и продуктов, вызывающих запор. При задержке стула рекомендуется прием слабительного, так как настуживание во время попыток дефекации может негативно отразиться на состоянии травмированных во время вмешательства тканей.
Помните! Ограничения после замены хрусталика на глазу временные! Зрение восстановится максимально полно, быстро и безболезненно если соблюдать назначения и рекомендации специалиста. Реабилитация – важный этап, от которого во многом зависит успех вмешательства. Ответственность за соблюдение правил ее проведения лежит на пациенте!
Причины возникновения негативных последствий
Имплантация интраокулярной линзы проводится при помощи современных технологий и осложнения возникают крайне редко (у 1 больного из 1000). Они провоцируются несоблюдением правил послеоперационного и реабилитационного периода, сопутствующими заболеваниями или ошибками во время вмешательства. Чаще всего к негативным последствиям приводят нарушения протокола послеоперационного и восстановительного периода.
Занесение инфекции приводит к воспалительным офтальмопатологиям. Чаще заражение происходит из-за прикосновений грязными руками, попадания воды, отказа от ношения повязки или несоблюдения правил по закапыванию капель. Так же риск инфицирования присутствует при ослабленном иммунитете, не выявленном конъюнктивите. В тяжелых случаях развивается эндофтальмит и больной может потерять глаз или у него разовьется менингит.
При недостаточной тактичности вмешательства в передней камере может сформироваться кровяной сгусток или остаются остатки вискоэластика. Они способны вызывать повышение внутриглазного давления. Для устранения этих последствий необходимо применение специального промывания и закапывание гормональных капель. При повышении ВГД рекомендуются антигипертензивные капли.
Развитие послеоперационной глаукомы может вызываться воспалительными процессами, дислокацией ИОЛ или воздействием чрезмерно яркого освещения. В этих случаях ВГД так же стабилизируется антиглаукоматозными средствами.
После имплантации интраокулярной линзы возможно развитие астигматизма, вызывающегося изменением формы роговицы. Нарушение рефракции может корректироваться торическими контактными линзами или специальными очками.
Неправильное расположение интраокулярной линзы вызывает ее смещение и отек макулы. Устранить последствие возможно при помощи операции и замены сдвинувшейся ИОЛ новой.
Повышать риск макулярного отека способны такие патологии как сахарный диабет, влажная форма макулярной дегенерации, увеит. Кроме этого, осложнение может развиваться при утрате стекловидного тела, разрыве задней капсулы во время экстракции катаракты. Для лечения применяются нестероидные противовоспалительные средства, кортикостероиды, ингибиторы ангиогенеза. Если медикаментозная терапия оказывается неэффективной, проводится витрэтомия.
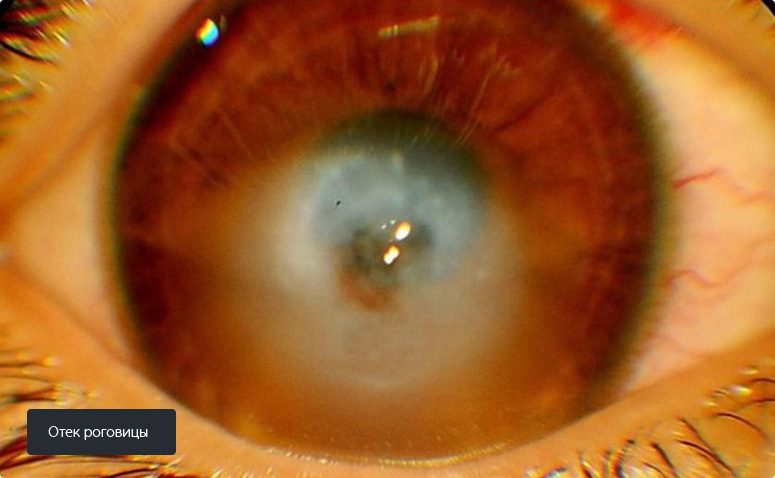
Отек роговицы может провоцироваться механическим или химическим воздействием во время вмешательства, воспалительной реакцией или сопутствующими офтальмопатологиями. Обычно он устраняется самостоятельно через несколько дней. При развитии псевдофакичной буллезной кератопатии (примерно в 0,1% случаев) назначаются гипертонические растворы или мази, лечебные контактные линзы, курс лечения вызвавшего осложнения заболевания. В тяжелых случаях показана трансплантация роговицы.
Одним из опасных последствий удаления катаракты является отслойка сетчатки. Отслоение развивается из-за несоблюдения рекомендаций врача или сопутствующих патологий. Исправить ситуацию поможет лазерная коагуляция, витрэктомия или эписклеральное пломбирование.
Через 6-12 месяцев возможно формирование вторичной катаракты, причины появления которой еще недостаточно изучены. Для устранения помутнения применяется лазерная технология или выполняется хирургическое удаление засоренной пленки капсульного мешка.
Виды осложнений
Офтальмохирург всегда знакомит пациента с возможными осложнениями при имплантации интраокулярной линзы. Благодаря применению высокотехнологичного оборудования, тщательной диагностике для исключения противопоказаний и правильного составления плана вмешательства они возникают очень редко. Имплантация ИОЛ хорошо переносится людьми любого возраста, а соблюдение ограничений после замены хрусталика на глазу сводит вероятность негативных последствий к нолю.
Имплантация искусственного хрусталика способна приводить к следующим осложнениям:
- инфекционно-воспалительные патологии: иридоциклит, увеит, эндофтальмит;
- повышение ВГД;
- макулярный отек;
- отек роговицы;
- интраоперационный разрыв задней капсулы;
- послеоперационный астигматизм;
- дислокация ИОЛ;
- кровоизлияние в переднюю камеру (гифема);
- вторичная глаукома;
- отслойка сетчатки;
- вторичная катаракта.
Для своевременного выявления последствий необходимо незамедлительно обратиться к офтальмологу при появлении таких симптомов:
- покраснение склеры;
- отечность век;
- выделения из глазного яблока;
- острая боль;
- резкое ухудшение зрения;
- вспышки или молнии перед глазами;
- затуманивание зрения;
- повышение температуры;
- общее недомогание.
Поведение пациента после замены хрусталика

После завершения офтальмооперации присутствует незначительный дискомфорт в глазах, ощущение тумана, песка или постороннего предмета. Через 3 часа предметы видятся лучше.
После завершения имплантации больной может отправляться домой. Желательно чтобы его сопровождал родственник или близкий. В первый день рекомендуется соблюдение постельного или полупостельного режима. Пользоваться телефоном и смотреть телевизор можно не ранее чем через несколько часов после операции и не более 30-40 минут.
Снимать повязку разрешается на следующий день. После ее снятия веки следует аккуратно обработать стерильным тампоном, смоченным левомицетиновыми каплями. На протяжении недели при выходе на улицу (особенно в холодную погоду) глаз необходимо закрывать повязкой.
В первые дни после имплантации возможно присутствие ряда побочных эффектов:
- небольшая болезненность;
- затуманенность зрения;
- зуд;
- ощущение песка или постороннего тела;
- двоение;
- незначительная головная боль.
Эти проявления устраняются самостоятельно и не требуют лечения. При незначительном усилении болевого синдрома следует принять обезболивающие на основе ибупрофена или парацетамола.
Как избежать осложнений?
Для предотвращения негативных последствий до завершения реабилитации следует принимать назначенные глазные капли и соблюдать рекомендованные специалистом ограничения после замены хрусталика на глазу.
В послеоперационном периоде для предупреждения инфицирования и создания максимально благоприятных условий для заживления тканей применяются капли на основе антибактериальных средств или глюкокортикоидов. Выбор препаратов и режим их приема определяется врачом персонально. По мере восстановления частота их применения сокращается. В первую неделю капли обычно закапываются 6 раз в день, а в последующие три – 4 раза.
Важно! Применять капли следует регулярно! Если назначается сразу несколько средств, то между их применением должно пройти не менее 15 минут. Если среди препаратов есть гели, то они наносятся после капель.
Осмотры врачей после операции

Контрольные осмотры у специалиста после имплантации должны проводиться:
- на следующий или 2-3 день;
- на 5-7 день;
- на 14-18 день;
- через месяц.
Пожилым людям могут понадобиться более частые осмотры.
Для оценки состояния глазного яблока проводятся следующие диагностические процедуры:
- визометрия (обычно при втором осмотре);
- офтальмоскопия;
- биомикроскопия;
- тонометрия;
- авторефрактометрия.
По мере восстановления тканей окулист корректирует режим закапывания капель и перечень ограничений после замены хрусталика на глазу.
После завершения реабилитации пациенту даются рекомендации о частоте профилактических осмотров.
Как быстро и насколько полно восстанавливается зрение?
Первые результаты операции станут заметными уже на первой неделе восстановительного периода, и пациенты отмечают значительное улучшение остроты зрения примерно через 7 дней. Максимальное восстановление происходит спустя 2-3 недели. Цвета становятся боле яркими, поскольку лучи проникают сквозь уже прозрачный хрусталик. В этом периоде может отмечаться повышенная светочувствительность.
Окончательное качество зрения зависит от присутствия сопутствующих патологий. У многих пациентов зрение восстанавливается полностью, и они отмечают что видят намного лучше, чем до развития катаракты. Сопутствующие дегенерации сетчатки или глаукома ухудшают восстановление.
Необходимость носить очки после имплантации хрусталика зависит от присутствующих офтальмологических патологий и применяемого типа ИОЛ. Дополнительная коррекция необходима, когда новый хрусталик не может одновременно фокусироваться на находящихся вдали и вблизи предметах. По данным исследований ношение очков необходимо примерно 20 % с мультифокальными ИОЛ и 95 % пациентов с монофокальными линзами. Вероятность необходимости дополнительной коррекции снижается при имплантации аккомодирующих хрусталиков. Рецепт на очки выписывается если спустя 2 недели после операции во время выполнения визометрии выявляется снижение остроты зрения.
Обращение в офтальмологический центр поможет провести предоперационную диагностику на инновационном оборудовании экспертного класса и выбрать будущую модель искусственного хрусталика с максимальной точностью. Применение инновационной аппаратуры, мастерство офтальмохирургов и соблюдение ограничений после замены хрусталика на глазу сократит риск возможных осложнений и операция будет успешной. Обращайтесь и мы поможем вернуть зрение в максимально полной мере!
Автор статьи: Миронов А. В.