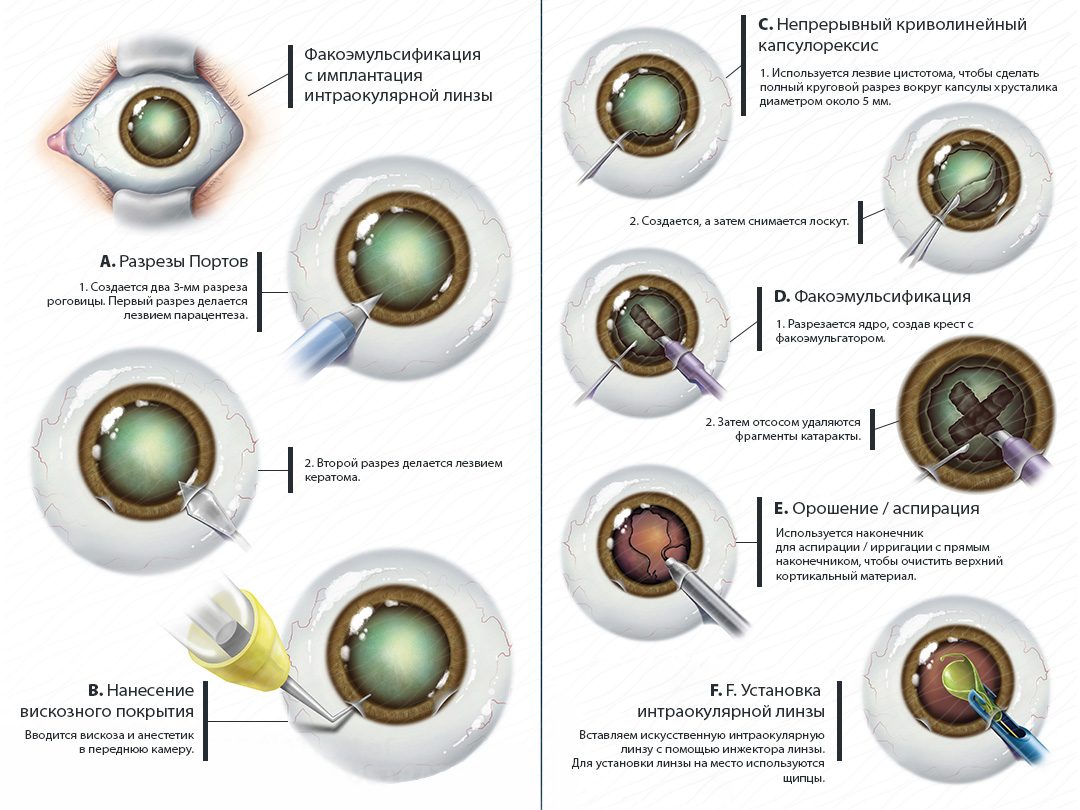
Как проходит операция катаракты
Катарактальное поражение глаз диагностируется в подавляющем большинстве клинических случаев как основная причина ухудшения зрения у пациентов после 40 лет. Благодаря современным высокотехнологичным методам лечения с уверенностью можно говорить о том, что это заболевание излечимо. Более того, факоэмульсификация катаракты признана «золотым стандартом» офтальмологической микрохирургии во всем мире, позволившая вернуть ясное и чёткое зрение миллионам пациентов.
Катаракта: операция неизбежна?
Патология формируется в хрусталике – прозрачной оптической среде, свободно пропускающей световые лучи с последующим их преломлением и проецированием на сетчатку. В силу ряда причин (старение, генетическая предрасположенность, травма, ранее перенесённые вмешательства на глазах и др.) происходит постепенное помутнение биолинзы. Сначала этот процесс не слишком активен, так, что человек не замечает его. Однако с течением времени хрусталик становится всё более мутным и плотным. Аккомодирующие способности глаз уже не справляются с текущим патогенезом, что неизбежно сказывается на качестве видения. Использование очков, средств медикаментозной терапии на этом этапе может улучшить ситуацию пациента, но ненадолго.
Единственным эффективным способом вернуть чёткое зрение является хирургическое вмешательство. Восстановить зрительную функциональность можно, только удалив помутневшую линзу и заменив её ИОЛ.
Не стоит откладывать вмешательство, ведь катарактальные процессы необратимы и при отсутствии эффективного лечения способны привести к гибели сетчатки и зрительного нерва, т.е. к слепоте.
Симптомы, показания к операции

В большинстве случаев заболевание развивается у пациента в течение 6-10 лет. За этот период патология проходит несколько стадий, каждая их которых имеет свои признаки.
Начальная стадия, как правило, бессимптомна. Здесь ещё нет глубоких изменений хрусталиковых масс, присутствуют единичные помутнения в виде штрихов или точек, не оказывающие значительного влияния на зрение.
Стадия незрелой катаракты – это уже серьёзное состояние, характеризующееся локальными мутными участками в хрусталике, заметно затрудняющими восприятие. На этом этапе пациенты жалуются на:
- мелькание тёмных точек или пятен перед глазами;
- искажение контуров предметов, двоение;
- размытость, нечёткость видения;
- появление ореолов вокруг световых источников;
- светобоязнь;
- сниженное видение в сумерках.
Ситуация усугубляется тем, что применение средств коррекции не приносит почти никакого результата. Больному трудно вести обычный образ жизни: водить машину, читать, заниматься мелкой моторикой и т.д.
Зрелая катаракта почти полностью лишает человека способности видеть, оставляя лишь светоощущение. Биолинза при этом совершенно мутная, твердая, её функции не активны. В этом случае необходима срочная медицинская помощь, чтобы не допустить некроза заднего отрезка глаза. Однако показанием к хирургическому вмешательству является любая стадия катаракты, в том числе и начальная, если зрительные потери составляют более 40%. Также хирургическое вмешательство требуется при отягощении вторичной глаукомой, близорукостью высокой степени, факогенном увеите и др.
Возрастные ограничения
Абсолютных причин, связанных с возрастом пациента, по которым вмешательство не проводится, как правило, нет. Всё зависит, прежде всего, от общего физического состояния организма, от наличия сопутствующих хронических или иных заболеваний. Если по заключениям узких специалистов противопоказаний к операции нет, то её допускается делать и в 70, и в 80 лет.
Подготовка к операции
Процесс того, как проходит операция по удалению катаракты, включает предварительное офтальмологическое обследование зрения и анализ состояния всего организма в целом. Важно оценить готовность пациента к таким нагрузкам, беря во внимание все возможные риски.
Больной проходит комплексную диагностику зрительного аппарата, включающую и осмотр глазного дна. Необходимо проанализировать состояние сетчатки, зрительного нерва, выявить возможные их патологии до оперирования. У больных на последних стадиях катаракты нередко диагностируется повышенное внутриглазное давление, возникающее из-за увеличения массы поражённой биолинзы, затрудняющего естественный отток внутриглазной жидкости. В этом случае проводят совместное противоглаукомное и антикатарактальное оперирование.
Помимо офтальмологического исследования зрения нужны консультации узких врачей, прежде всего хирурга. Доктор объяснит, как проходит операция по удалению катаракты и поможет с выбором имплантата. Также необходимо посетить:
- стоматолога;
- гинеколога (женщинам, уролога – мужчинам);
- эндокринолога (если есть сахарный диабет);
- кардиолога (при наличии патологий сердечнососудистой системы);
- терапевта.
Потребуется также сдать анализы и провести другие инструментальные обследования: флюорографию, электрокардиографию. После сбора и оценки всей полученной информации назначается день операции.
Анализы
Лабораторное исследование зрения стандартное и включает: ОАМ, ОАК, сдачу крови на сахар, протромбиновый индекс, RW (сифилис) и HBS-антиген (гепатит B). На момент операции все сданные анализы должны быть действительны.
Госпитализация, протезирование хрусталика
Пациенту следует заранее подумать о том, какой искусственный хрусталик ему установят. От этого будет зависеть результат проведённой хирургии. Важно отнестись к этому со всей ответственностью, придерживаться рекомендаций хирурга, чтобы восстановленное зрение доставляло только приятные эмоции.
На выбор имплантата влияют множество факторов:
- функциональность (моно- или мультифокальные, торические и др.);
- конфигурация (жесткие, мягкие), особенности фиксации;
- материал изготовления;
- наличие дополнительных опций (жёлтого фильтра);
- производитель (отечественный или импортный);
- стоимость.
Выбранный протез должен, прежде всего, обеспечивать максимально качественную визуализацию с учётом физиологических, а также патологических особенностей глаза и зрения. Например, торические ИОЛ не только оптимизируют зрительную функцию, но и устраняют астигматизм.
Если оперирование происходит в рамках программы ОМС, то для установки используется, как правило, бюджетный имплантат отечественного производства с ограниченным функционалом. Пациенты при этом не редко испытывают дискомфорт от появления бликов или засветов.
Импортные линзы обладают лучшим качеством. Такие модели по свойствам максимально приближены к характеристикам биологической линзы и поэтому способны обеспечить отличное зрение при любых условиях. Однако по сравнению с отечественными образцами, ИОЛ ведущих производителей (США, Германии, Японии) стоят довольно дорого. Это, безусловно, влияет на окончательный выбор, т.к. таким образом определяется общая цена операции катаракты в целом.
Если лечение катаракты выполняется при помощи факоэмульсификации, то госпитализация не нужна.
Пациент приходит в клинику в день операции. С момента последнего приёма пищи должно пройти не менее 2 часов. Следует также совместно с врачом откорректировать приём жизненно необходимых препаратов на этот период, если они есть.
Обычно время нахождения больного в клинике – 4-6 часов. В этот период больного подготавливают к хирургии, оперируют, наблюдают и обследуют после процедуры. Если состояние удовлетворительное, то в тот же день можно покинуть стационар.
В отдельных редких случаях катаракту удаляют путём экстра- или интракапсулярной экстракции. Это полостная операция, требующая обязательной госпитализации на 7-10 дней.
Этапы хирургии
Вопрос о том, как проходит операция по удалению катаракты, не должен вызывать какого-либо беспокойства. Это хорошо отлаженный поэтапный процесс, длящийся всего 20-30 минут.
Пациент ложится на операционный стол. Ему вводят анестезирующий раствор, в оперируемый глаз устанавливают векорасширитель.
На роговице глаза делают микропрокол размером не более 2-2,5 мм. Через него хирург получает доступ к хрусталику. Сама биолинза заключена в капсулу. Чтобы до неё добраться при помощи хирургического пинцета в передней стенке капсулярного мешка выполняют крошечное отверстие – рексис. Все манипуляции осуществляют с применением вискоэластика – вещества, защищающего глазные структуры от ультразвукового или иного воздействия.
Для дальнейшего проведения хирургии необходим специальный аппарат – факоэмульсификатор. Он генерирует ультразвуковые волны заданной частоты и интенсивности, под воздействием которых мутные хрусталиковые массы разрушаются до эмульсионного состояния. Этот процесс выполняется при введении фемто-иглы через проделанные отверстия. Время работы факоэмульсификатора зависит от плотности пораженной биолинзы. Чем она твёрже (зрелая, перезрелая катаракта), тем больше времени нужно для её раздробления.
После разрушения хрусталика его остаточные массы аккуратно и тщательно вымываются из капсулы посредством того же инструмента через всасывание. Это крайне важный этап, поскольку до конца не удалённый эпителий может в дальнейшем привести к развитию вторичной катаракты.
Далее при помощи индивидуального инжектора в капсулярный мешок помещают протез. Линза, имплантируемая при таком оперировании, имеет гибкую структуру. Она легко скручивается в трубочку и беспрепятственно трансплантируется в полость глаза на место крепления. Находясь в капсуле, ИОЛ самостоятельно разворачивается и надёжно фиксируется.
После установки имплантата глазная полость освобождается от инструментов и вискоэластика. Микропроколы не требуют наложения швов и заживают естественным образом.
Что чувствует пациент во время операции?
Как проходит операция катаракты: болезненно или нет – вопрос, не редко звучащий в беседе пациента с врачом. Однако не о чем беспокоиться, т.к. в ходе оперирования применяется полное обезболивание.
Для этой цели существуют два варианта: капельная анестезия с анестетиком в переднюю камеру и субтеноновая инъекция. Первый способ предпочтительнее в большинстве случаев, т.к. считается более легким. Пациент ощущает прикосновения, но не испытывает боли и уже через час после процедуры полноценно видит прооперированным глазом.
Если предстоит нестандартная, сложная операция, то используют другой вариант купирования боли. При этом отсутствуют какие-либо ощущения вообще, но на восстановление чёткой визуализации потребуется гораздо больше времени.
При полостной катарактальной хирургии глаза прибегают к общему наркозу.
Период реабилитации

Одним из преимуществ факоэмульсификации является быстрое послеоперационное восстановление. Технология проведения позволяет удалять мутную линзу, не затрагивая здоровые ткани, а бесконтактный способ имплантации ИОЛ исключает попадание инфекции в глазную полость. Всё это способствует тому, чтобы пациент скорее вернулся к привычной жизни.
При удалении катаракты глаза методом экстракции реабилитация будет длительной (4-6 месяцев), т.к. площадь рассечённых покровов глаза довольно обширна и требует долгого, бережного заживления.
Однако в любом случае в первый месяц после операции следует придерживаться некоторых ограничений и обязательно выполнять рекомендации врача, а именно:
- регулярно закапывать антибактериальные препараты, назначенные доктором. Строго не рекомендуется самостоятельно отменять приём лекарств или менять схему лечения, не посоветовавшись с врачом;
- посещать офтальмолога согласно установленному графику для профилактических осмотров. Обычно это 1,7,30 день после оперирования (возможно и чаще);
- не трогать, не тереть прооперированный орган руками;
- воздержаться от посещения бани, бассейна;
- не заниматься силовыми видами спорта;
- ограничить подъём тяжестей;
- беречь глаза от переутомления.
В ходе плановых осмотров офтальмолог определит состояние прооперированного органа, активность регенерации тканей. При благоприятном прогнозе все ограничения будут сняты.
Нужны ли будут очки?
Ответ на этот вопрос будет зависеть от того, как проходит операция по удалению катаракты и какой имплантат при этом будет установлен. Жёсткие линзы имплантируются только через экстракцию. Качество такой оптики обычно не самое лучшее и не редко требует дополнительной очковой коррекции.
Следует учитывать также и функциональность протеза. У монофокальных моделей корректировка видения происходит только в одном фокусе – вблизи или вдали. Если зрение оптимизировано на близком расстоянии, то для чёткого видения вдаль потребуются соответствующие очки и наоборот.
Мультифокальные образцы решают обе проблемы сразу и обеспечивают отличное восприятие на любом расстоянии без применения корректирующей оптики. Однако к их использованию есть некоторые ограничения.
Многое зависит от того, какие нагрузки испытывают глаза в каждом конкретном случае. Например, для профессиональных водителей важно обеспечить хорошее видение вдали, а вот вблизи можно воспользоваться очками.
Осложнения

Возможность появления опасных последствий после хирургического вмешательства полностью не исключается, однако доля их вероятности будет определяться тем, как проходит операция по удалению катаракты. При экстракции осложнения встречаются чаще. К ним относят:
- вторичную катаракту;
- макулярный отёк;
- инфицирование внутренних глазных структур;
- повышенное ВГД;
- отслоение сетчатки;
- кровоизлияние;
- подвывих, вывих ИОЛ.
Некоторые из патологических состояний, например, повышение внутриглазного давления глаза считается нормальной реакцией после проведённой хирургии и возвращается к прежнему уровню под действием специальных капель. Другие нередко требуют повторного оперирования.
Удаление мутного хрусталика при помощи факоэмульсификации происходит с минимальным риском каких-либо осложнений. В подавляющем большинстве случаев таких проявлений нет.
Стоимость
Конечная цена на хирургическое лечение помутневшей биолинзы глаза определяется тем, где делать операцию катаракты (в муниципальной больнице или частном медицинском центре), какой имплантат выбрать. От последнего зависит не только итоговая стоимость процедуры, но и качество прогнозируемого зрения.
Средняя сумма расходов на операцию факоэмульсификации с установкой импортной ИОЛ – 80000-120000 рублей за один глаз.
Преимущества процедуры
Пациенту, безусловно, следует знать о том, как проходит операция по удалению катаракты и почему метод факоэмульсификации является основным и самым востребованным.
Факоэмульсификация катаракты – хирургия одного дня. Зрение возвращается сразу после процедуры.
Высокотехнологичное оборудование, с помощью которого осуществляется операция, делает её малотравматичной и безопасной, не требующей наложения послеоперационных швов.
Для обезболивания применяется капельная анестезия, которая легко переносится в любом возрасте. Это делает манипуляцию универсальной, а значит способной помочь множеству пожилых больных.
Период восстановления короткий, не требующий нахождения в стационаре. Требуется лишь периодически посещать врача.
Установленная ИОЛ не теряет своих оптических свойств с годами. Повторная операция не нужна.
Автор статьи: Миронов А. В.
Стоимость | Операции по поводу катаракты (за один глаз)
| Код | Услуга | Цена |
|---|---|---|
| 2008001 | Ультразвуковая факоэмульсификация без имплантации ИОЛ | 38500 р. |
| 2008002 | Эксплантация ИОЛ 1 категории сложности | 37500 р. |
| 2008003 | Эксплантация ИОЛ 2 категории сложности | 48000 р. |
| 2008004 | Эксплантация ИОЛ 3 категории сложности | 54000 р. |
| 2008008 | Ультразвуковая факоэмульсификация с имплантацией мультифокальной ИОЛ | 105900 р. |
| 2008010 | Ультразвуковая факоэмульсификация с имплантацией торической ИОЛ | 99000 р. |
| 2008012 | Удаление катаракты без факоэмульсификации + ИОЛ | 40500 р. |
| 2008013 | Ультразвуковая факоэмульсификация с имплантацией мультифокальной торической ИОЛ . | 120000 р. |
| 2008014 | Ультразвуковая факоэмульсификация с имплантацией мягкой асферической ИОЛ 1 категории сложности | 66360 р. |
| 2008015 | Ультразвуковая факоэмульсификация с имплантацией мягкой асферической ИОЛ 2 категории сложности | 76000 р. |
| 2008016 | Ультразвуковая факоэмульсификация с имплантацией мягкой асферической ИОЛ 3 категории сложности | 80000 р. |
| 2008017 | Ультразвуковая факоэмульсификация с имплантацией мягкой асферической ИОЛ 4 категории сложности | 90000 р. |
| 2008018 | Фиксация дислоцированной ИОЛ первой категории сложности | 35000 р. |
| 2008019 | Фиксация дислоцированной ИОЛ второй категории сложности | 43000 р. |
| 2008020 | Фиксация дислоцированной ИОЛ третьей категории сложности | 49500 р. |
| 2008021 | Экстракция катаракты с имплантацией искусственного хрусталика первой категории сложности | 33750 р. |
| 2008022 | Экстракция катаракты с имплантацией искусственного хрусталика второй категории сложности | 38000 р. |
| 2008023 | Экстракция катаракты с имплантацией искусственного хрусталика третьей категории сложности | 42000 р. |
| 2008024 | Вторичная имплантация искусственного хрусталика первой категории сложности | 42000 р. |
| 2008025 | Вторичная имплантация искусственного хрусталика второй категории сложности | 48500 р. |
| 2008026 | Вторичная имплантация искусственного хрусталика третьей категории сложности | 54000 р. |
| 2008027 | Ленсэктомия первой категории сложности | 30000 р. |
| 2008028 | Ленсэктомия второй категории сложности | 38750 р. |
| 2008029 | Ленсэктомия третьей категории сложности | 40000 р. |
| 2008030 | Ленсэктомия при вывихнутом хрусталике первой категории сложности | 40950 р. |
| 2008031 | Ленсэктомия при вывихнутом хрусталике второй категории сложности | 48000 р. |
| 2008032 | Ленсэктомия при вывихнутом хрусталике третьей категории сложности | 51250 р. |
| 2008033 | Полировка задней капсулы хрусталика | 8000 р. |
| 2008034 | Дисцизия задней капсулы хрусталика | 7000 р. |
| 2008035 | Имплантация внутрикапсульного кольца | 9000 р. |
| 2008036 | Задний капсулорексис | 8000 р. |
| 2008037 | Механическая пупиллодилятация | 9000 р. |
| 2008038 | Передняя витрэктомия первой категории сложности | 19500 р. |
| 2008039 | Передняя витрэктомия второй категории сложности | 22000 р. |
| 2008040 | Передняя витрэктомия третьей категории сложности | 24750 р. |
| 2008041 | Дисцизия вторичной катаракты | 7500 р. |
| 2008042 | Факоэмульсификация при начальной и незрелой катаракте 1категория сложности | 56000 р. |
| 2008043 | Факоэмульсификация при начальной и незрелой катаракте 2 категория сложности | 58900 р. |
| 2008044 | Факоэмульсификация при начальной и незрелой катаракте 3 категория сложности | 62500 р. |
| 2008045 | Факоэмульсификация при осложненной, зрелой и перезрелой катаракте 1категория сложности | 64500 р. |
| 2008046 | Факоэмульсификация при осложненной, зрелой и перезрелой катаракте 2 категория сложности | 66360 р. |
| 2008047 | Факоэмульсификация при осложненной, зрелой и перезрелой катаракте 3 категория сложности | 72400 р. |
| 2008048 | ИОЛ производства США/Германия | 28000 р. |
| 2008049 | ИОЛ производства Англия | 22500 р. |
| 2008050 | Мультифокальная торическая ИОЛ | 85000 р. |
| 2008051 | Мультифокальная ИОЛ | 65000 р. |
| 2008052 | Торическая ИОЛ | 35000 р. |
| 2008053 | Набор одноразовых расходных материалов для факоэмульсификации катаракты. | 41000 р. |
| 2008054 | Навигационное сопровождение операций на системе Verion | 2000 р. |
| 2008055 | ИОЛ отечественного производства | 12500 р. |