Центральная дегенерация сетчатки
Под общим названием подразумевается группа патологических состояний ретины, затрагивающих её центральную часть – макулу. Заболевание требует обязательного лечения, поскольку продолжая прогрессировать, может лишить человека полноценного зрения.
Дистрофические поражения сетчатой оболочки не являются редкостью. В зависимости от локализации очага выделяют центральные и периферические дегенерации сетчатки. Последние в меньшей степени влияют на зрение, но чаще становятся причиной тяжёлого осложнения – отслойки ретины. Дегенерация макулы и заднего полюса практически сразу отражается на чёткости видения, но при своевременно проведённом лечении имеет самый благоприятный прогноз.
Причины
Центральная дистрофия сетчатки чаще всего является следствием возрастных изменений. Недаром большая часть клинических случаев приходится на долю людей среднего и пожилого возраста. Связано это с нарушением кровоснабжения сетчатой оболочки в результате возрастного истончения, зашлаковывания кровеносных сосудов. Из-за дефицита питательных веществ в макулярной области формируются ишемические зоны, снижающие функциональность ретины и являющиеся причиной зрительных расстройств.
Возникновение патологии в молодом возрасте, как правило, результат внешнего отрицательного влияния, например, травмы, частой интоксикации (никотиновой, алкогольной, наркотической), стрессов. Также причинами возникновения заболевания могут быть:
- хронические патологии сердечнососудистой, эндокринной систем;
- миопия высокой степени;
- дефицит необходимых микроэлементов, витаминов (A, D, калия, кальция, цинка и др.);
- ожирение;
- плохая наследственность (около 20% клинических проявлений связано именно с генетической наследственностью).
Патогенез
Макула формирует основное зрительное поле, т.е. позволяет в мельчайших деталях видеть окружающий мир вблизи и на расстоянии. Центральная дистрофия сетчатки нарушает этот процесс. Из-за недостаточного питания тканей происходит отмирание верхнего фоторецепторного слоя – палочек и колбочек. Погибая, они образуют мелкие желтоватые скопления – друзы. По мере прогрессирования заболевания их становится всё больше. В запущенной клинической стадии в макулярной области диагностируется характерное жёлтое пятно, закрывающее большую часть видимой картинки.
Различают две формы макулодистрофии: сухую и влажную. На долю первой приходится 90% клинических случаев. Патогенез отличается медленным прогрессированием и большой вероятностью успешного излечения. Влажная форма патологии более опасная и быстрая в развитии. Она диагностируется всего в 10% проявлений, но исход её лечения трудно прогнозировать. Как правило, безвозвратные зрительные потери при этом неизбежны.
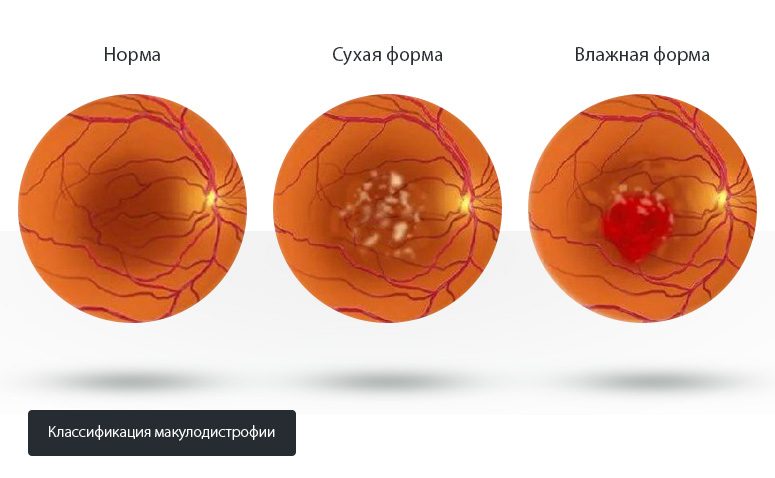
«Сухая» форма макулодистрофии
Диагноз макулярная дегенерация «сухая» форма подразумевает именно возрастную патологию. Для неё характерно образование как бы высушенных (атрофированных) патологических очагов в области макулы.
Процесс развития заболевания проходит в анамнезе несколько стадий. Сначала это формирование одиночных друз, практически не влияющих на чёткость зрения. Постепенно активность патогенеза будет распространяться на пигментный эпителий, стимулируя его дальнейшую дегенерацию. Видение при этом неуклонно падает. Кровеносные сосуды под формирующимся очагом поражения перестают функционировать и атрофируются. Лишённые питания ткани отмирают, возникает ишемия.
«Влажная» форма макулодистрофии
Механизм развития этого вида заболевания связан с накоплением жидкости под областью поражения, поэтому называется ещё экссудативным. В ряде случаев чтобы компенсировать нехватку питательных веществ и кислорода в тканях сетчатки, активно вырабатывается специфический белок VEGF, который способствует росту аномальных капилляров под патологическим очагом. Однако эти новообразованные сосуды очень хрупкие и легко повреждаются. Высвобождающиеся из них жидкости (плазма, кровь) скапливаются в слоях макулы, провоцируя её выпячивание, что грозит отслоением сетчатой оболочки и слепотой. На месте повреждённых новообразований формируются участки рубцовой ткани, т.е. скотомы в центральном зрительном поле.
«Влажная» макулодистрофия опасна тем, что необратимые патологические изменения сетчатой оболочки оказываются в последней стадии довольно быстро, когда восстановить утраченные функции уже маловероятно или невозможно.
Симптомы
Центральная дистрофия сетчатки не сопровождается болью. На начальном этапе выявить её симптоматически довольно трудно, поскольку ещё нет выраженных зрительных нарушений. Однако со временем пациент замечает, что ему стало проблематично водить машину, заниматься мелкой моторикой, читать, рисовать и т.д. В зрительном поле образуется непроходящее тёмное пятно или множественные штрихи, мешающие полноценно видеть. Присутствуют и видимые искажения: искривление прямых линий, расплывчатость контуров. Сильно снижено зрение в сумерках.
Часто клинические признаки проявляются только в отношении одного глаза, но потом возникают и в другом. Обращаться к врачу нужно при первых же симптомах. Промедление грозит серьёзным ухудшением состояния глаз, слепотой.
Показания
Если центральная дистрофия сетчатки обнаружена на ранней стадии, то назначается медикаментозная терапия, направленная на улучшение кровотока и укрепление сосудистой сетки глазного дна.
В случае «влажной» формы заболевания требуются более радикальные меры. Для сдерживания роста новообразованных сосудов показаны специальные медикаментозные препараты, попадающие в глазную полость хирургическим путём. Также в этом случае проводится лазерная коагуляция.
Лечение
При начальной «сухой» макулодистрофии назначают курсовые приёмы антиоксидантов, нормализующих метаболизм и замедляющих окислительные процессы в тканях. Наибольшей эффективностью при этом обладают каротиноиды и антоцианозиды. Доказано, что при регулярном употреблении витаминно-минеральных комплексов, содержащих эти элементы, а также цинк, медь и др. риск развития поздних стадий макулодистрофии снижается на 25%. Помимо этого к применению показаны препараты, в составе которых содержится лютеин (Оптикс Форте, Супероптик), а также лечебные средства, укрепляющие ретину (Куспавит, Эмоксипин).
Хирургическое лечение показано в более сложных случаях, когда диагностируется большая площадь поражения и значительное снижение зрения.
Фотодинамическая терапия. Используется при «влажной» форме дегенерации, когда сформирован неоваскулярный сосудистый участок. Пациенту внутривенно вводят специальное вещество – сенсебилизатор («Визудин»), сосредотачивающийся в патологических капиллярах. Далее эта область подвергается лазерному воздействию, в результате которого происходит разрушение области неоваскуляризации и устранение дистрофии. Метод довольно эффективен, однако требует неоднократного проведения (обычно достаточно 3-х процедур) с интервалом в 2-3 месяца.
Барраж макулярной области. Вокруг макулы лазерным лучом наносятся множественные коагулянты. Таким образом удаётся локализовать участок поражения, снять отёк и частично восстановить зрительные функции. Метод часто совмещают с медикаментозной терапией.
Катеризация ретробульбарного пространства. Операционное вмешательство, в ходе которого за глаз инструментально вводятся лекарства, улучшающие кровоток, общее состояние ретины. Применяется для лечения «сухой» и «влажной» (в некоторых случаях) дегенерации макулы.
Наиболее эффективной методикой терапии «влажной» макулодистрофии является введение стероидов и ингибиторов неоваскуляризации. Эти препараты угнетают синтез белка VEGF, препятствуя тем самым росту новообразованных сосудов. Лучшей эффективностью при этом обладают: «Луцентис», «Бевацезумаб», «Авастин». Лекарство при помощи инъекции вводится непосредственно в полость стекловидого тела. Необходимо строго придерживаться схемы лечения, согласно которой больному делают один укол в месяц и так 3 раза. Затем лечение прекращают, проверяя эффективность проведённой терапии. Как правило, трёхмесячного курса достаточно, чтобы стабилизировать состояние ретины и нормализовать зрение.
Центральная дистрофия сетчатки – опасное заболевание, нуждающееся в длительном лечении. Однако патологию легче предупредить или замедлить её развитие, ведя здоровый подвижный образ жизни без вредных привычек, правильно питаясь, регулярно посещая офтальмолога.
Автор статьи: Миронов А. В.