Витреоретинальный хирург
Витреоретинальная хирургия – это направление офтальмоопераций, которые выполняются на заднем отрезке глаза и необходимы для устранения заболеваний сетчатки, являющейся светочувствительной мембраной, и стекловидного тела, представляющего собой прозрачную гелеобразную субстанцию.
В нашем офтальмологическом центре для витреоретинальных вмешательств применятся инновационное оборудование, которое позволяет максимально сокращать травматизацию и выполнять сложные офтальмооперации в амбулаторных условиях. Благодаря малоинвазивности хирургических манипуляций пациентам необходимо намного меньше времени для реабилитации.
Витрэктомия – что это?
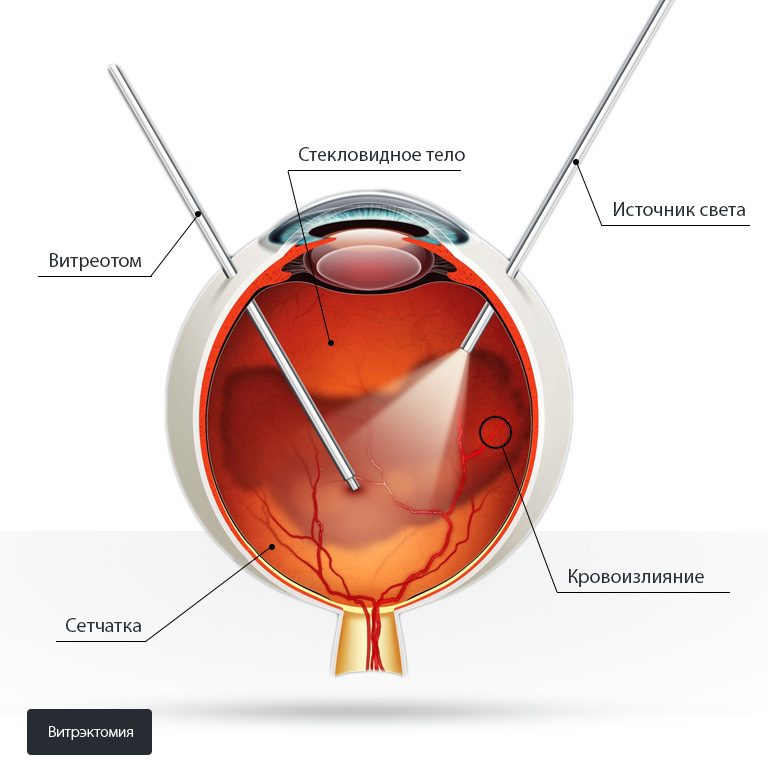
Витрэктомия – это одна из офтальмохирургических методик, которая заключается в полном или частичном удалении стекловидного тела и проведении других манипуляций, направленных на устранение патологических изменений в заднем отрезке. Для ее выполнения в глазное яблоко через миниатюрные разрезы (0,3-0,5 мм) вводятся специальные порты, благодаря которым витреоретинальный хирург может использовать витреотом (для измельчения и аспирации патологических тканей) и другие микрохирургические инструменты. Витрэктомия обезболивается местными анестетиками, в сложных случаях выполняется седация или общий наркоз.
В зависимости от конкретного диагноза во время этой операции витреоретинальный хирург может проводить:
- при разрыве сетчатки – удаление тракций, выравнивание поверхности ретины;
- при пролиферациях на фоне диабетической ретинопатии – устранение пролифераций;
- при инородном теле или травмах – удаление посторонних предметов, включений, процедуры для предупреждения отслоения сетчатки;
- при гемофтальме – удаление измененного кровоизлиянием стекловидного тела;
- при разрыве макулы – удаление стекловидного тела и создавшихся тракций в зоне желтого пятна, выравнивание макулярной области для профилактики разрывов;
- при фиброзах – удаление участков разрастаний соединительной ткани, выравнивание поверхности сетчатой оболочки;
- при вывихе или подвывихе хрусталика – устранение смещенного хрусталика и части поврежденного ним стекловидного тела, имплантацию ИОЛ;
- при злокачественной форме глаукомы – удаление стекловидного тела для снижения нагрузки.
Во время таких офтальмоопераций врач вводит через порты инструменты, диаметр которых не превышает 1 мм (23 G, 25G и 27G,). Они позволяют рассекать волокна, прикрепляющие стекловидное тело к сетчатой оболочке, измельчать пораженные ткани для последующей аспирации, устранять отверстия и пятна на оболочке, удалять рубцовые изменения и волокна. На завершающем этапе витрэктомии для восстановления внутриглазного давления в полость вводится силиконовое масло, газовую смесь (короткую, среднюю, длительно действующую) или физиологический раствор.
Виды витреоретинальной хирургии
Кроме витрэктомии для получения лечебного эффекта витреоретинальный хирург может выполнять и другие разновидности витреоретинальных манипуляций.
Склеральное пломбирование (радиальное, секторальное и циркулярное)
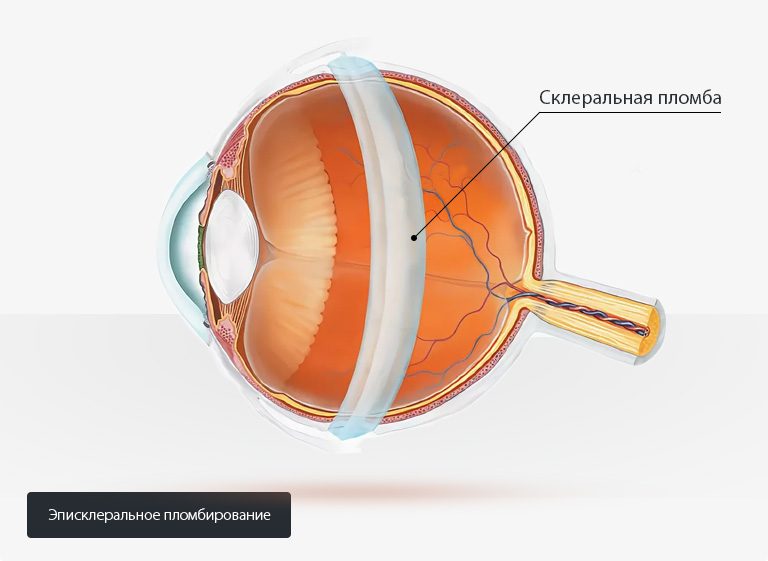
Выполняется при отслоении ретины путем установки на нее пломбы из биосовместимого материала, которую вводят в полость глаза через мини разрез.
Экстрасклеральное баллонирование
Для восстановления кровообращения в участке отслоения выполняется лазерное припаивание сетчатки к внутренней поверхности глазного яблока. Доступ обеспечивается через микроотверстие в склере.
Интравитреальные инъекции
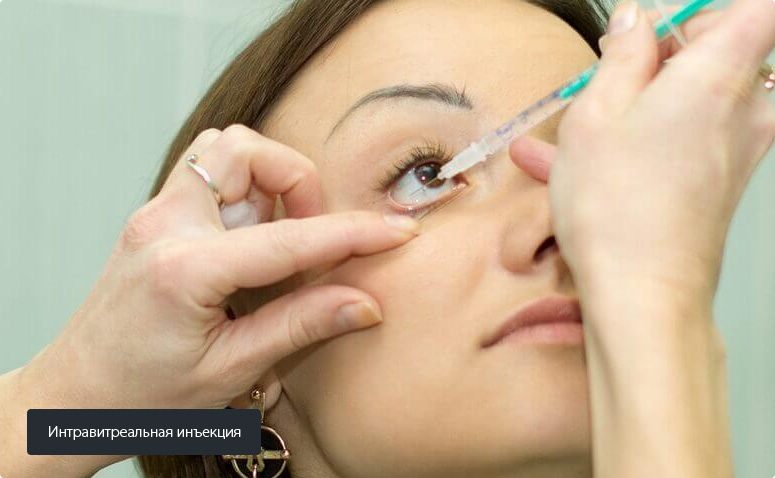
Проводятся для введения лекарства в стекловидное тело, то есть в зону непосредственной близости патологических изменений.
Эндолазерная коагуляция
Лазерное «припаивание» ретинальной оболочки выполняется при помощи специального инструмента доставляющего лазерные лучи в полость глаза через микропрокол (25G).
YAG- лазерный витреолизис
При деструкции стекловидного тела присутствующие в нем конгломераты разбивают на мелкие кусочки лазерным излучением.
Кто такой витреоретинальный хирург?
Витреоретинальный хирург – это специалист, который специализируется на выполнении высокотехнологичных операций и манипуляций на заднем отрезке органа зрения. Он первоначально консультирует больного, проводит лечение выявленных офтальмологических заболеваний, наблюдает за пациентом после проведения вмешательства. Для выполнения таких офтальмоопераций необходим высокий уровень квалификации, который подкреплен опытом. Их успешность во многом зависит от уровня знаний и опыта специалиста.
В нашем офтальмохирургическом центре работают опытные витреоретинальные хирурги, которые провели тысячи операций и готовы помогать даже в самых сложных клинических случаях. Своевременное обращение к ним помогает возвращать зрение в максимально возможной мере.
В чем суть витреоретинальных операций?
Для проведения этих методик витреоретинальные хирурги применяют особые технологии, позволяющие с минимальной травматичностью выполнять полное или частичное удаление пораженных тканей и манипуляции с ретиной. Специальные пороты, установленные через микродоступы, обеспечивают доступ к заднему отрезку малоинвазивным путем. В них вводятся микрохирургические инструменты: волоконно-оптический световод, канюля для орошения и поддержания ВГД, витреоотом для разрезания и аспирации измельченных тканей, ножницы, пинцеты, остроконечные и вязко-рассекающие крючки для того или иного участка оперируемой области.
Назначение витреоретинальных методик необходимо при многих патологиях заднего отрезка глазного яблока: отслоениях сетчатой оболочки, гемофтальме, диабетической ретинопатии, ЦМВ ретините, пролиферативной витреоретинопатии, эндофтальмите, макулярных отверстиях, дегенерациях макулы с неоваскуляризацией, эпиретинальной мембране. При необходимости они могут сочетаться в другими параллельными методиками (пересадка роговицы, удаление катаракты с установкой ИОЛ и др.).
Существуют ли противопоказания для проведения витреоретинальных методик?

Совершенство инновационных технологий, которые применяются для проведения витреоретинальных вмешательств позволило сделать их настолько деликатными и высотехнологичными, что они хорошо переносятся людьми любой возрастной группы. Единственными противопоказаниями к их назначению могут становиться такие состояния как патологии свертывающей системы крови, общее тяжелое состояние больного вследствие других декомпенсированных соматических заболеваний, некоторые аллергические реакции и тяжелые заболевания органов зрения. В каждом конкретном случае временность или абсолютность противопоказаний определяется лечащим врачом.
Показания для проведения витрэктомии
Витреоретинальный хирург может назначить ее выполнение при выявлении следующих патологий:
- повреждения макулы;
- макулярная складка;
- помутнение стекловидного тела;
- отслойка ретины: регматогенная, тракционная или экссудативная;
- осложненная непролиферативной или пролиферативной ретинопатией диабетическая ретинопатия;
- гемофтальм;
- разрыв или отслоение роговицы;
- травмы и проникающие ранения;
- осложненное течение воспалительных патологий глаз;
- осложнения после удаления катаракты и др.
Витрэктомия при отслойке сетчатки
Важно! Подозрение на отслойку является экстренным показанием для обращения в офтальмохирургический центр и консультации витреоретинального хирурга! Чем раньше пациент с таким диагнозом получит помощь от специалистов, тем выше шанс сохранить зрение.
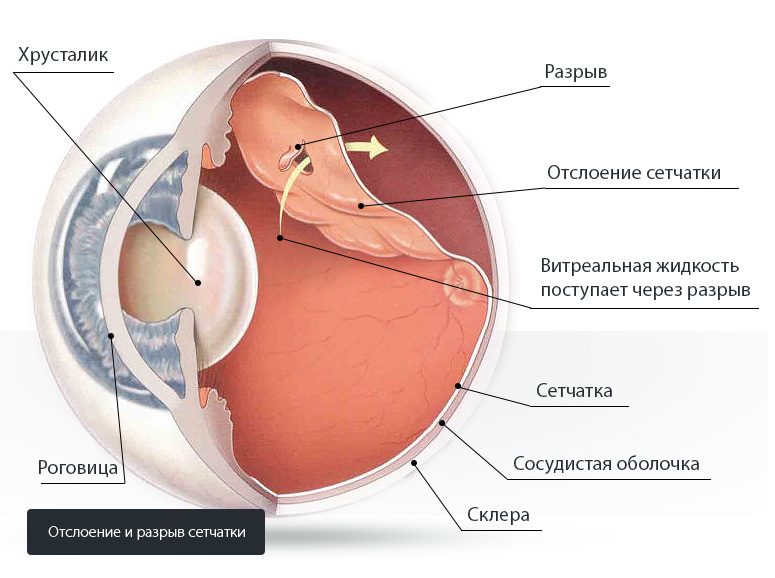
При назначении витрэктомии при отслоении в сжатые сроки проводится детальное предварительное офтальмологическое обследование. Так же для более детальной оценки степени поражения может выполняться оптическая когерентная томография, УЗИ, электрофизиологические тесты и флуоресцентная ангиография.
Цель выполнения этой витреоретинальной методики заключается в удалении стекловидного тела для получения непосредственного доступа к зоне отслойки сетчатой оболочки и последующем создании тампонады, обеспечивающей ее приживление. После установки мини портов врач удаляет витреотомом стекловидное тело, при помощи лазера или криокоагуляции выполняет «припаивание» сетчатки. После этого в полость с целью тампонады вводится силиконовое масло или газ. Получаемый пузырь тампонирует ретину к пигментному эпителию до формирования прочного шрама, то есть обеспечивает ее приживление.
Для тампонирования в сложных случаях используется силиконовое масло, которое обеспечивает максимально надежную фиксацию сетчатой оболочки в физиологичном положении. Однако в таких случаях после получения желаемого эффекта приживления необходимо выполнение повторного вмешательства для удаления силиконового масла. Так же недостатком этой методики тампонирования является тот факт, что присутствие масла вызывает помутнение зрения и нарушений рефракции (примерно до +6D).
Газовые смеси (перфторэтан, гексафторид серы, перфторпропан) в качестве тампонады применяются в более простых случаях отслойки. Впоследствии газ рассасывается самостоятельно. В зависимости от примененной смеси он устраняется через 14 дней или 2 месяца.
Помните! Пока газовая смесь остается в глазном яблоке прооперированному следует исключить физические нагрузки, поднятие тяжестей и полеты на самолете. Эти внешние воздействия могут вызывать расширение газа и приводить к опасным осложнениям.
Риски, осложнения и прогнозы
Вероятность развития осложнений после витреоретинальных операций минимальная, поскольку для вмешательства применяются инструменты с маленьким диаметром и швы не накладываются. Наблюдения и статистика показывают, что негативные последствия возникают примерно в 1% случаев.
Правильная предоперационная подготовка больного и соблюдение всех рекомендаций врача после вмешательства сводят вероятность осложнений к минимуму.
Возможными последствиями могут становиться следующие патологии:
- реактивное повышение ВГД;
- вторичная глаукома (в послеоперационном или отдаленном периоде);
- инфекционные осложнения;
- неоваскулярная глаукома;
- повторная отслойка ретинальной оболочки;
- катаракта.
В подавляющем большинстве случаев успешность этих офтальмоопераций определяется изначальной тяжестью клинического случая и своевременностью обращения пациента.
Появление первых результатов проведенного вмешательства при неосложненных патологиях отмечается примерно через неделю. В более тяжелых случаях восстановление зрения может занимать от 1, 5 до 3 месяцев.
Степень восстановления зрительных функций так же зависит и от изначальной патологии. Например, в тяжелых случаях отслоения даже при достижении хорошего прилегания сетчатки и восстановлении прозрачности других сред глазного яблока зрение восстанавливается не полностью, и его острота остается низкой. Такие же итоги могут присутствовать у больных с необратимыми поражениями сетчатой оболочки и зрительного нерва.
Послеоперационная реабилитация
В реабилитационном периоде для профилактики нежелательных последствий необходимо строго выполнять все рекомендации и назначения витреоретинального хирурга!
Первый контрольный осмотр проводится через 1-2 часа после вмешательства. После этого пациент получает назначения, рекомендации о необходимых ограничения и частоте визитов к врачу. График посещений определяется сложностью клинического случая. Наблюдение у витреоретинального хирурга проводится амбулаторно.

На протяжении 4-7 (или более) больному следует удерживать голову в определенной позе, которая будет обеспечивать лучшее прилегание ретины к внутренней оболочке глазного яблока. Позы различны и какая именно необходима конкретному пациенту определяет оперирующий хирург.
Во время реабилитации следует исключить физические нагрузки, интенсивные повороты головы и наклоны, поднятие тяжестей (более 4-5 кг) и отказаться интенсивных зрительных нагрузок. Для профилактики инфекционных осложнений и устранения воспалительных реакций назначается закапывание капель на основе антибиотиков и противовоспалительных средств.
Прооперированным, которым в качестве тампонады вводилась газовая смесь следует отказаться от авиаперелетов и посещения мест, в которых может происходить перепад барометрического давления.
Как правило, после витрэктомии присутствуют лишь незначительные дискомфортные ощущения и болей нет. Если они появляются, то для их устранения могут применяться НПВС (например, ибупрофен или парацетамол).
Широкие возможности витреоретинальной хирургии
Ранее для оказания помощи при патологиях заднего отрезка глаза приходилось проводить офтальмооперации, которые нуждались в обязательной госпитализации и длительной реабилитации с соблюдением множества ограничений. Благодаря развитию современной витреоретинальной хирургии процесс оказания помощи существенно упростился не только для врачей, но и для больных. Применяемая современная техника позволяет проводить микрохирургические манипуляции на стекловидном теле и ретине через микродоступы с минимальной травматизацией окружающих тканей. В итоге прооперированный получает высокоэффективную помощь, восстанавливается намного быстрее, а риск послеоперационных осложнений существенно снижается.
Автор статьи: Миронов А. В.