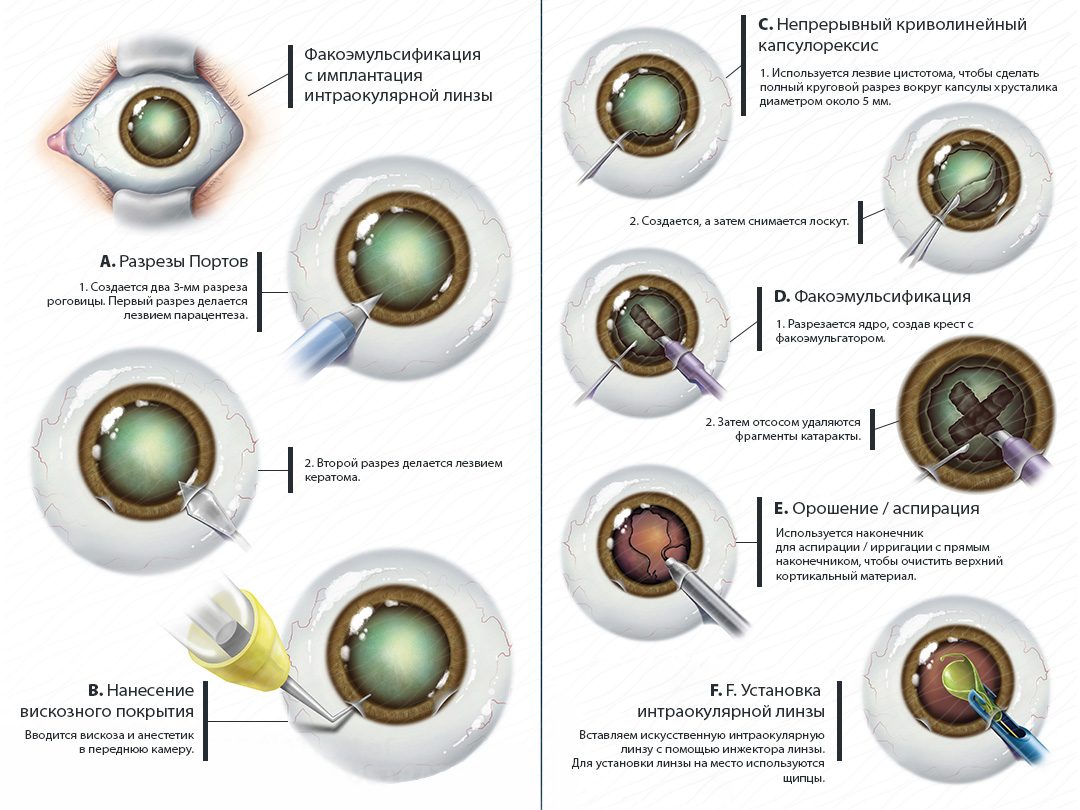
Замена хрусталика глаза при катаракте
Пожилой возраст нередко сопровождается ухудшением зрения, самая частая причина – это развитие катаракты. Клинически выделяют частичное и полное помутнение с серо-перламутровым оттенком.
Этиология заболевания остается неопределенной, офтальмологи в большей степени склоняются к теории оксидативного стресса. В основе находится предположение о нарушении баланса между разрушительным действием активных радикалов кислорода и антиоксидантными факторами защиты. Токсическое действие продуктов перекисного окисления липидов негативно влияет на структуру белков, вызывая перестройку конфигурации с последующей агрегацией внутри хрусталика. Результат патологических процессов проявляется нарушением преломляющей и светопроводящей функций.
Катаракта может быть врожденной из-за нарушения эмбриогенеза в последнем триместре беременности. В данном случае патология обусловлена генетическими аномалиями или длительной гипоксией плода.
Единственный метод лечение – хирургический.
Опытный офтальмолог не будет назначать консервативную терапию в виде таблеток, капель или уколов без операции, так как знает о неэффективности.
Когда нужна замена хрусталика при катаракте
Замена хрусталика при катаракте требуется при следующих состояниях:
- Нарушение зрения, сопровождающее резким снижением остроты;
- Анизометрия, то есть отличие рефракции одного глаза от другого;
- Невозможность оценить задний отрезок глаза при диагностических процедурах, а также лечение патологии сетчатки, стекловидного тела;
- Развитие глаукомы и нарушение офтальмотонуса.
Более ранние показания к операции включают неудовлетворение пациентов имеющимся качеством жизни и функциональные ограничения из-за плохого зрения. Хирургические операции проводятся лица с ограничением трудоспособности, чья профессия требует рассмотрения мельчайших деталей в работе.
Симптомы катаракты
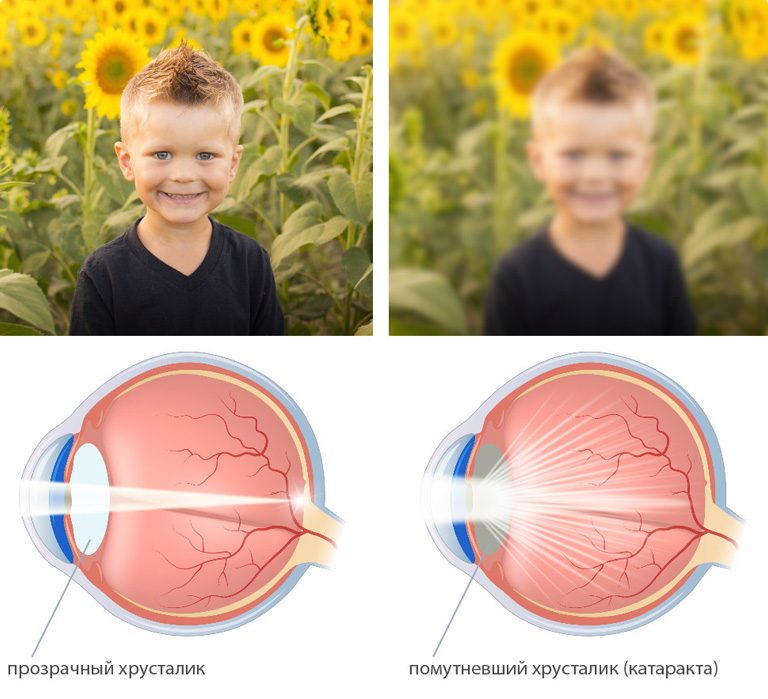
При осмотре глаза врач диагностирует помутнение с перламутровым оттенком с расслоившимися волокнами. Сетчатка, диск зрительного нерва может быть недоступно для осмотра. Выявляются субкапсулярные вакуоли.
Уже с начальной стадии появляются жалобы на двоения предметов, появления мушек перед глазами. Зрение становится нечетким, напоминающее пелену перед глазами, снижается цветоощущение, контрастность. Свет хрусталика может быть различным: от светло-желтого до насыщенного бурого цвета.
Первое обращение к специалисту происходит из-за нарушения работы на близком расстоянии: чтение, письмо, использование телефона.
В темное время суток отмечается ухудшение зрения. По мере прогрессирования зрение ухудшается в сторону миопии, поэтому у людей с близорукостью улучшается зрение вблизи относительно предыдущей клинической картины. Цвет хрусталика становится молочно-белым.
На последней стадии обнаруживаются разжиженные массы белого цвета со смещением ядра к нижнему полюсу. Зрение на этой стадии возвращается к пациенту, однако подобная клиническая картина встречает редко, так как требует длительное течение болезни, за это время замена хрусталика при катаракте становится эффективным методом выздоровления.
Противопоказания
- заболевания в стадии декомпенсации (сердечная недостаточность, ХОБЛ, сахарный диабет, бронхиальная астма);
- инфекционные заболевания;
- высокое внутриглазное давление;
- злокачественные образования глаз;
- дистрофия роговицы;
- психическое расстройство, ставящее под угрозу проведение операции;
- отсутствие условий для ухода за больным после операции;
- отказ пациента от лечения.
Операция откладывается до нормализации показателей здоровья, для предотвращения тяжелых осложнений.
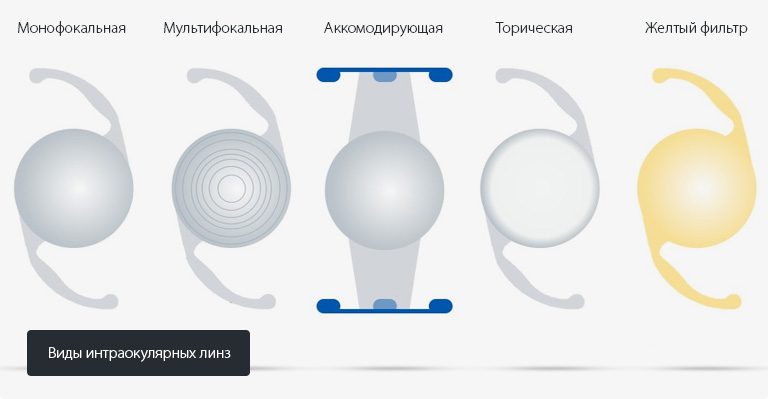
Виды и типы ИОЛ
- Жесткие ИОЛ применяются редко, но еще используются некоторыми офтальмологами. Материал – оргстекло, восстановление после операции длится долго, может осложниться воспалительным процессом.
- Мягкие искусственные хрусталики выполнены из синтетических полимеров, характеризуются небольшой толщиной и эластичностью. Преимущество - способность складываться, поэтому нет необходимости делать большой разрез. Операция считается малоинвазивной с минимальными осложнениями в мировой практике хирургов.
- Сферические ИОЛ по строение напоминают хрусталик человека, что на удивление является минусом, так как природная линза не идеальна. Это проявляется в зрительных аномалиях особенно при плохом искусственном освещении в ночное время. После преломления лучи не собираются в одной точке. Применяются при катаракте в совокупности с нетяжелой миопией и дальнозоркости.
- Асферичные ИОЛ имеют плоскую поверхность и одинаковую преломляющую силу в любой точке. Задняя поверхность линзы фокусирует все лучи в одной точке, в результате человек получает четкое, идеальное, контрастное изображение.
- Интраокулярные линзы с «Желтым» фильтром, с максимально приближенными свойствами к биологической линзе, защищает сетчатку от вредного воздействия солнца и искусственного синего излучения. Будет идеально подходить пациентам, постоянно работающим на солнце (открытом воздухе) и с электроникой, в особенности монитор компьютера и смартфон.
- Аккомодирующие ИОЛ способны менять свое расположение внутри глаза с помощью цилиарной мышце. Имеют только одну оптическую зону, поэтому пациентам потребуются очки после проведения замены хрусталика при катаракте. Разрешены к использованию при дистрофических заболеваний роговицы.
- Торические ИОЛ – это инновационная разработка среди интраокулярных линз, позволяющая лечить не только катаракту, но и астигматизм.
На поверхности торической ИОЛ есть локализация с большей преломляющей силой, так компенсируется дефектная зона роговицы.
- Монофокальные линзы имеют определенное расстояние, которое подбирает офтальмолог-хирург. Выделяют недостаток в зависимости хорошего зрения только от одного отрезка расстояния: вблизи или вдали.
- Мультифокальные линзы имеют на поверхности несколько фокусов, определяющих расстояние до предмета, которое обеспечивает идеальную остроту зрения. К недостаткам можно отнести длительный период привыкания и небольшая потеря в контрастности изображения, в некоторых случаях возможны зрительные аномалии в виде бликов и белых пятен.
Этапы операции по замене хрусталика
- антисептическая обработка глаза, анестезия раствором лидокаина в виде капель, использование мидриатического препарата для расширения зрачка;
- производится роговичный микродоступ размером 2 мм и два боковых вспомогательных разреза;
- через передний вспомогательный разрез вводится краситель в переднюю камеру, окрашивая переднюю капсулу хрусталика;
- капсулу хрусталика отслаивают, ядро механически фрагментируется на несколько частей;
- ультразвуковая факоэмульсификация фрагментов;
- введение ультразвукового наконечника внутрь передней капсулы, аспирация содержимого через зонд;
- заполнение камеры викоэластиком, имплантация ИОЛ с помощью инжектора;
- разрез закрывается самостоятельно;
- введение под конъюнктиву антибиотика с кортикостероидами.
Замена хрусталика при катаракте обладает преимуществами в виде короткой длительности до 30 минут, небольшой разрез, отсутствие необходимости нахождения в стационаре.
Имплантация искусственных линз на последнем этапе возвращает пациенту идеальное зрение. Современные линзы характеризуются пожизненным использованием, биологической совместимостью и наличием защитного фильтра от ультрафиолетового излучения. Ночное зрение становится улучшенным, вождение автомобиля ощущается более комфортным и безопасным.
Послеоперационный этап
Послеоперационный период продолжается не более 2-3 часов под наблюдением специалиста, затем оперируемый может идти домой. Если возникают подозрения о возможных осложнениях, то необходимо остаться в стационаре.
Зрение восстанавливается в некоторых случаях в первые часы, максимальная острота достигается через месяц. Использование коррекции в виде очков для дали и вблизи определяется индивидуально, подбор совершается не ранее 3 недель.
Советы пациентам в период послеоперационной реабилитации
Несоблюдение рекомендаций врача в этом периоде приводит к отдаленному снижению здоровья глаз, чаще всего вторичной катаракте и отеку макулы.
Замена хрусталика при катаракте имеет реабилитационный период не менее одного месяца, в течение которого пациент должен посетить офтальмолога около 4 раз. Первый раз соответствует второму дню, специалист собирает анамнез о самочувствии, проверяет остроту зрения, боковое зрение и осмотр глазного дна. Второй и третий прием проводится на 7 и 14 день соответственно. Заключительный осмотр врач проводит через месяц после процедуры.
Частые посещения специалиста связаны с настороженностью аутоиммунных и воспалительных реакций, возрастающие к концу 7-12 дня. Профилактика воспаления не даст перейти процессу в хроническое течение.
Первые пару дней нельзя тереть глаза, посещать сауну, баню и бассейн. Желательно на время реабилитации взять больничный лист.

Стоимость оперативного вмешательства
Замена хрусталика при катаракте стоит в зависимости от ценовой политики клиники, опыта и стажа работы офтальмолога, цены интраокулярной линзы. В данном случае ценовой диапазон начинается от 25 тысяч и может доходить до 200 тысяч рублей. Лучше лечить в начале развития патологии без развития осложнений, прогноз в этом случае благоприятный.
Предпочтение интраокулярной линзе основывается на индивидуальных особенностях, параметрах глаза, финансовых возможностях. Цена ИОЛ зависит от производителя, свойств линзы. Минимальная цена на момент написания статьи 10 000 у отечественного производителя СПК (ПСП-3), 9000 р. у американской ИОЛ «Acrysof» Alcon, средняя стоимость 30000 р. немецкого производителя Carl Zeiss Asphina, одна из самых дорогих у мультифокальной линзы Acrysof IQ PanOptix. В большинстве случаях клиника предлагает фиксированную сумму, состоящую из стоимости операции и ИОЛ. Так, имплантация отечественной мягкой интраокулярной линзы выходит до 40 тыс. рублей, а имплантация мультифокальной торической ИОЛ около 115 тыс. рублей.
Окончательную стоимость можно узнать на консультации у специалиста.
Автор статьи: Миронов А. В.