Операция по замене хрусталика
Операция по замене хрусталика — самый перспективный метод восстановления зрения, проводится в случае дистрофических нарушений или травм. Предполагает фрагментацию и удаление хрусталика, а также введение искусственной интраокулярной линзы. Микрохирургическое вмешательство считается относительно безопасным и эффективным, не требует длительной подготовки, больших временных затрат.
Показания к операции по замене хрусталика
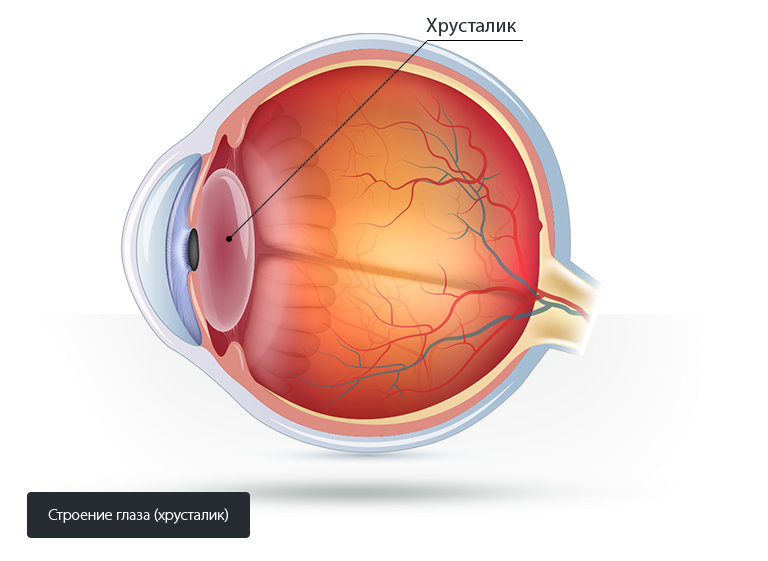
Хрусталик представляет собою аккомодирующую линзу, главная функция которой преломление лучей света. Он образован из эктодермы, не имеет сосудов и нервных окончаний, полностью прозрачен. Под воздействием возрастных изменений, некоторых заболеваний или травм могут появляться помутнения, которые называются катарактой. Основной ее симптом — снижение зрительных функций, а единственным эффективным способом лечения катаракты считается операция по замене хрусталика, во время которой устанавливается специальная линза (ИОЛ).
Также микрооперация проводиться в случае серьезных травм, при нарушениях преломляющих свойств без потери прозрачности, быстром прогрессировании дальнозоркости или близорукости.
Противопоказания
Главное противопоказание — дистрофия сетчатки с высокой вероятностью ее отслоения и декомпенсированная глаукома. В редких случаях вмешательство невозможно из-за маленьких размеров передней камеры. Вмешательство может быть отложено по причине наличия временных противопоказаний:
- тяжелой артериальной гипертензии;
- острого воспалительного процесса;
- беременности;
- инфекций глаз.
После перенесенного инфаркта миокарда, инсульта, при сахарном диабете, замена может быть произведена только после тщательного обследования, если есть риск полной потери зрения.
Виды и модели ИОЛ
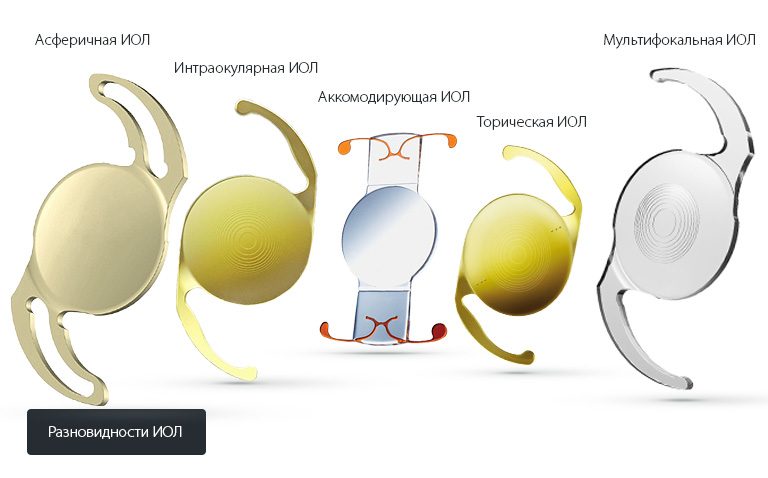
Перед тем, как будет назначена и проведена операция по замене хрусталика, офтальмолог и пациент выбирают интраокулярную линзу. На выбор влияет состояние органа зрения, наличие сопутствующих заболеваний, финансовые возможности пациента. Линзы различаются по материалу, форме, степени жесткости, светопреломляющей способности, другим параметрам. Некоторые требуют дальнейшей корректировки зрения с помощью очков.
Факичные и афакичные
Факичные ИОЛ имплантируются с целью коррекции рефракционных нарушений, при этом хрусталик не удаляется. Афакичная линза устанавливается на место хрусталика, после его удаления хирургическим путем.
Монофокальные и мультифакальные
Монофокальная линза имеет фокус на дальнее расстояние, позволяет пациенту хорошо видеть предметы, расположенные вдали. Она дешевле других ИОЛ, но применяется реже. Даже после операции пациенту необходимо использовать очки для чтения.
Мультифокальная (трифокальная) линза имеет фокус на все расстояния. Отличается сложным строением, сверхточными оптическими характеристиками. Реже всего офтальмохирурги используют бифокальные протезы, которые бывают двух типов: с фокусом на ближнее и дальнее или среднее и дальнее расстояние.
Жесткие и мягкие
По степени жесткости ИОЛ делятся на два вида: мягкие и жесткие. Предпочтение при проведении операции по замене хрусталика отдается мягкому искусственному протезу, который устанавливается в сложенном виде через самогерметизирующийся прокол. Жесткие линзы не меняют свою форму, поэтому требуют большого разреза при имплантации и последующего наложения швов. Они не могут быть использованы во время проведения ультразвуковой или лазерной факоэмульсификации.
Сферические и асферические
По преломляющей способности линзы делятся на сферические и асферические. Первые помогают при близорукости или дальнозоркости без сопутствующих патологий. Асферические считаются представителями нового поколения, имеют защиту от сферических искажений, улучшают зрение в условиях малой освещенности (туман, сумерки), защищают от бликов. Они рекомендованы для использования водителям и автомобилистам.
Торические
Когда у пациента наблюдается астигматизм, патологии роговицы, ее травмы или неудачные рефракционные операции в анамнезе, используются торические линзы. Они изготовляются по индивидуальным меркам, поэтому при подборе необходимо произвести точный расчет. По этой причине стоимость таких протезов выше других.
Дополнительно линзы могут иметь функцию защиты от УФ-излучений (желтый фильтр). Они предохраняют сетчатку от лучей синего спектра и предотвращают развитие возрастных дистрофий.
Первые ИОЛ изготавливались из полиметилметакрилата. В наше время для операции по замене хрусталика используют протезы из эластичного биологически совместимого с тканями глаз материала, который не вызывает аллергических реакций. Они могут быть гидрогелевыми, силиконовыми, акриловыми или колламерными. Такие ИОЛ не отторгаются, не изнашиваются, не деформируются и не требуют замены.
Суть операции
В зависимости от показаний, может проводиться факоэмульсификация или экстракция. Это два основных вида операции по замене хрусталика с разной техникой выполнения. При проведении экстракции офтальмохирург делает лимбальный разрез, с помощью которого удаляется хрусталик и вводится линза. Этот вид вмешательства не требует использования высокоточной ультразвуковой или лазерной аппаратуры, но сильно травмирует глаз и повышает риск развития осложнений, связанных с необходимостью наложения швов и герметизацией большой поверхности.
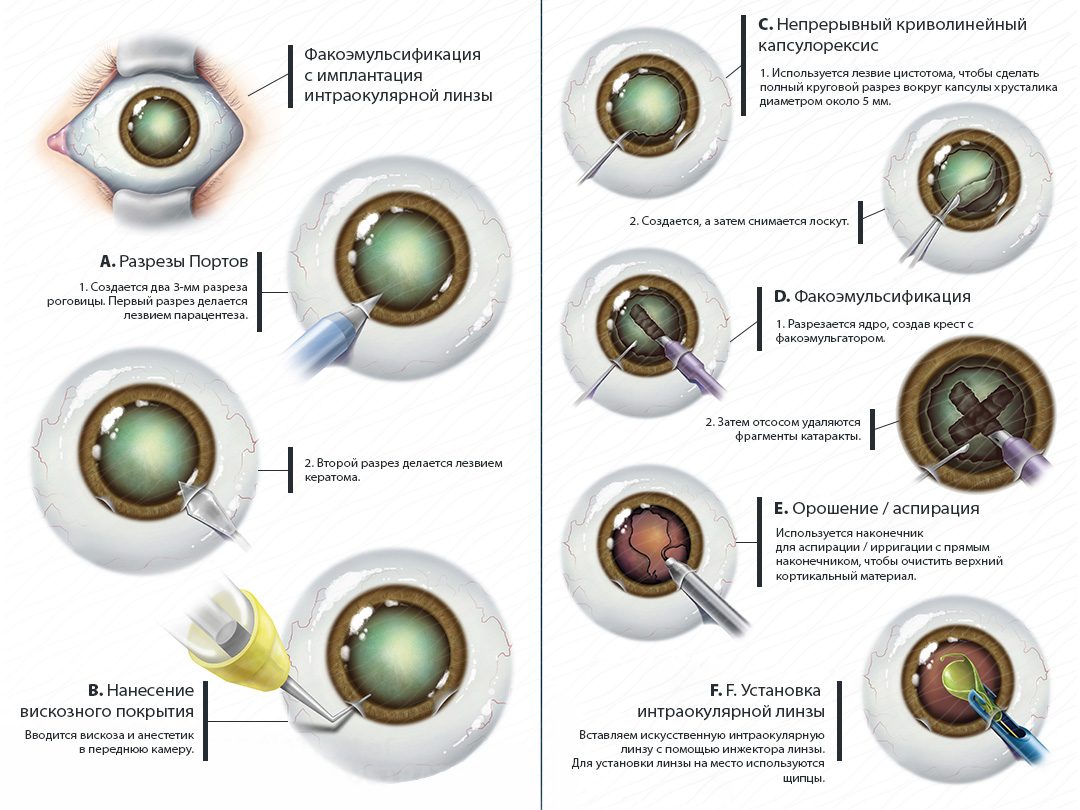
Факоэмульсификация — сравнительно новый вид операбельной хирургии. Он предполагает выполнение микропроколов для извлечения пораженной или травмированной части глаза и установки интраокулярной линзы. Врачи предпочитают факоэмульсификацию, так как она считается наиболее безопасной и эффективной, не занимает много времени, не требует наложения швов и помещения пациента в стационар во время послеоперационного и реабилитационного периода.
Диагностика заболевания
Чтобы диагностировать заболевание, требуется детальный осмотр у офтальмолога, в ходе которого проводится:
- авторефрактометрия (исследование роговицы);
- проверка остроты зрения;
- измерение внутриглазного давления;
- исследование глазного дна;
- определение плотности ядра хрусталика;
- выявление состояния связочного аппарата;
- проверка зрачкового рефлекса.
После подтверждения диагноза, врач проверяет общее состояние здоровья пациента. Перед процедурой необходимо сдать анализ крови, мочи, сделать флюорографию. По необходимости офтальмолог назначает консультацию эндокринолога, кардиолога, терапевта.
Этапы оперативного вмешательства
Операция по замене хрусталика проходит в амбулаторных условиях, под местной анестезией, с минимальным дискомфортом для пациента. В назначенное время пациент помещается в палату. Дальнейший план действий:
- На оперируемый глаз накладывается векорасширитель, которые обеспечивает неподвижность века, препятствует его закрытию. Для анестезии используются глазные капли. Болезненные ощущения полностью исключены, возможен небольшой дискомфорт.
- Офтальмохирург делает первый микропрокол. Медленно вводится вязкий вискоэластик, который необходим для поддержания объема передней камеры и защиты внутренних структур глаза. По мере наполнения факоигла удаляется.
- Формируется основной доступ через второй микропрокол. Выполняется капсулорексис, цистотомом. При необходимости для лучшего контроля используются окрашивающие агенты. Техника капсулорексиса у разных хирургов может отличаться.
- С помощью ультразвуковой факоиглы удаляется ядро хрусталика. Происходит факофрагментация и последующая аспирация мелких частиц, чистка капсульного мешка от клеточных конгломератов.
- Через специальный картридж вводится интраокулярная линза. Под визуальным контролем она расправляется и центрируется в капсульном мешке.
- Вымывается вискоэластик. Для этого хирург использует аспирационно-ирригационную систему.
- Проводится гидратация краев микропрокола, наложение швов не требуется, герметизация разреза происходит самостоятельно.
По окончании факоэмульсификации офтальмолог вводит антибиотик и стероидный препарат, на глаз накладывается стерильная повязка. Операция по замене хрусталика длиться 10-15 минут.
Изменение зрения
После хирургического вмешательства пациент находится под наблюдением врача 1-3 часа, длительность пребывания в стационаре зависит от состояния больного. Госпитализация не требуется. Зрение начинает восстанавливаться почти сразу после проведения операции по замене хрусталика глаза, но полная стабилизация происходит на протяжении нескольких недель, иногда – месяцев. К привычному образу жизни больной может вернуться через 1-2 дня.
Реабилитационный период

После вмешательства пациент покидает клинику. Офтальмолог дает рекомендации:
- избегать воздействий на прооперированный глаз (касаний, попаданий воды или инородных предметов) в течение одного месяца;
- исключить употребление алкогольных и газированных напитков;
- придерживаться правильного питьевого режима;
- не заниматься тяжелым физическим трудом, спортом;
- не посещать баню, сауну, общественный бассейн;
- не работать в наклоненном положении первые пару недель;
- предохранять глаза от солнечного света, носить солнцезащитные очки.
В соблюдении постельного режима нет необходимости. Почти все ограничения снимаются через 1-2 месяца после того, как была проведена операция по замене хрусталика.
В течение 3 месяцев важно следить за питанием. Оно должно быть разнообразным, богатым витаминами и минералами. По рекомендации специалиста можно принимать витаминные комплексы для повышения иммунитета. От соленой, острой пищи и алкоголя лучше временно отказаться. Стоит избегать переохлаждений.
После хирургического вмешательства врач может назначить антибиотикотерапию, применение стероидных препаратов, глазных капель. Это меры, необходимые для предупреждения развития инфекционных болезней в послеоперационном периоде.
Возможные осложнения
Факоэмульсификация — безопасный вид хирургии. После ее проведения осложнения развиваются очень редко. В менее чем 5% больных может встречаться:
- Синдром сухого глаза. Возникает чаще всего, вызывает дискомфорт, иногда зуб. Синдром появляется как результат операционной травмы или применения глазных капель.
- Повышенное внутриглазное давление. Корректируется приемом лекарственных средств.
- Интраоперационный разрыв задней капсулы, ее помутнение. Возникает редко, устраняется лазерной капсулотомией.
- Смещение интраокулярной линзы. Требует повторного проведения операции по замене хрусталика.
- Эндофральмит. Инфекционное заболевание, которое развивается в редких случаях и требует антибиотикотерапии.
Риск развития осложнений повышается у пациентов с сахарным диабетом, патологиями роговицы, дегенерацией желтого пятна, ретинальной отслойкой в анамнезе. Важную роль играет сложность и степень заболевания, а также квалификация и опыт офтальмохирурга. Чтобы своевременно выявить проблемы, возникшие после вмешательства, специалист проводит регулярные осмотры пациента.
Стоимость замены хрусталика
Операция по замене хрусталика проводится опытным офтальмохирургом с применением современного оборудования. Ее цену определяют такие факторы:
- вид и модель протеза;
- вид и сложность операции;
- состояние органов зрения;
- квалификация специалиста.
Самая дорогая замена — с имплантацией мультифокальной торической ИОЛ с защитным желтым фильтром, дешевле других пациенту обойдутся сферические монофокальные линзы.
Автор статьи: Миронов А. В.