Трансплантация пигментного эпителия
Трансплантация пигментного эпителия может позволить вернуть зрение в самом тяжелом случае. Первые зафиксированные научные исследования были опубликованы в 1991 году, когда произошла удачная пересадка двум пациентам. С этого момента проблемой заинтересовались 6 крупнейших научных школ по офтальмологии. Перед ними встали два важных вопроса: источник донорских клеток и способ перемещения.
Пигментный эпителий – это наружный слой сетчатки, располагающийся перед сосудистой оболочкой, находится в постоянном тесном контакте с палочками и колбочками. Выполняет функции связанные с питанием и обменом веществ между структурами глаза и общим кровотоком, ограничивает поступление энергии света за пределы органа зрения. Участвует в биохимических реакциях липидов, в процессе чего происходит накопление липофусцина между мембраной Бруха и пигментным эпителием. Отложения называются друзами, препятствуют нормальному питанию и оттоку жидкостей, увеличение друз приводит к макулодистрофии.
Ретинальный пигментный эпителий хорошо изучен, легко культивируется, в процессе роста не нуждаются в синаптических связях.
По источнику материала выделяют аллогенные, взятые из другого организма, и аутологичные, взятые у того же человека, которому трансплантация пигментного эпителия будет проведена.
- эмбриональные человеческие стволовые клетки
- индуцированные плюрипотентные стволовые клетки
Плюрипотентные стволовые клетки живут во внешней среде короткий промежуток времени в виде живой массы клеток – бластоцисты. Дают начало различным эмбриональным тканям. В науке используют стволовые клетки, которые оказались невостребованные для ЭКО (кроме РФ). Уникальная способность плюрипотентных клеток – превращение в любую соматическую клетку взрослого человека. Репрограммирование происходит путем внедрение нужного гена с помощью контролируемых неопасных ретровирусов.
Данные исследований
Первые упоминания приходились на 1985 год, операция была проведена в 1991, динамическое наблюдение показало повышение остроты зрения в первом случае и прекращение неоваскулярного процесса во втором.
В 2016 году закончились исследования 18 случаев трансплантации РПЭ, в результате 9 пациентов отмечали стойкое улучшение остроты зрения, осложнений не было ни у одного участника клинических испытаний в течение 5 лет. В 2018 году разработали методику культивирования монослоя и оптимальную технику трансплантации. У двух пациентов с потерей зрения в результате влажной формы макулодистрофии обнаружено улучшение показателей в течение 1,5 года.
Виды трансплантации РПЭ
Трансплантация пигментного эпителия проводится двумя способами: сформированным монослоем и суспензией клеток.
Клеточная суспензия имеет свои преимущества, а именно быстрое и легкое введение в полость глаза. Введение происходит в физиологическом растворе, с минимальной инвазивностью. Послеоперационный период редко протекает с осложнениями.
Минусы введения суспензии клеток заключается в необходимости повторной дифференцировки и образования монослоя, который не всегда локализуется в нужном месте. На качество трансплантации влияет состояние собственной мембраны Бруха.
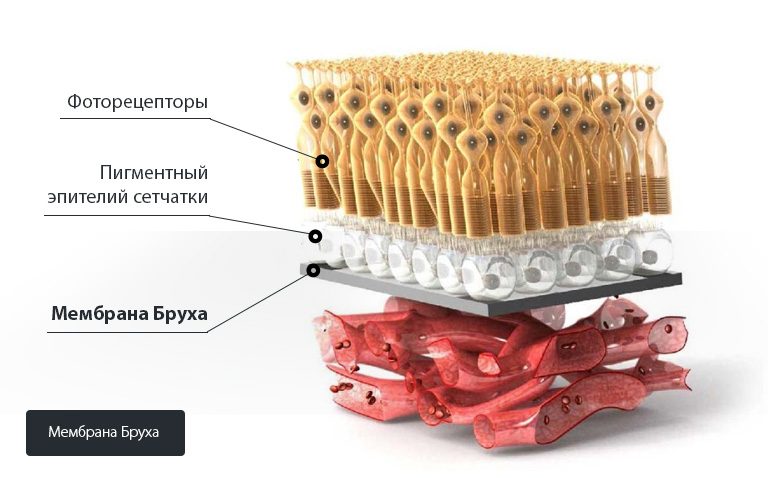
Сформированный лоскут имеет больше шансов благополучно прижиться, однако требует широкого хирургического доступа, в последующем с образованием рубца или фиброза.
В процессе исследований было предложено создание подобия «пластыря», который можно вырастить согласно нужной площади и несложно транспортировать к месту трансплантации. Ученые разработали подложку двух происхождений: синтетические полимеры и натуральные клеточные.
Требования к подложке для культивирования РПЭ:
- Биосовместимость;
- Безопасность;
- Прочность;
- Гибкость;
- Ультратонкость ;
- Не вызывает аллергических реакций.
Показания
К показаниям относятся различные травмы сетчатки, приводящие к нарушению функции и потере зрения.
Дистрофические изменения макулы любой этиологии, чаще всего встречается возрастная макулодистрофия экссудативной формы.
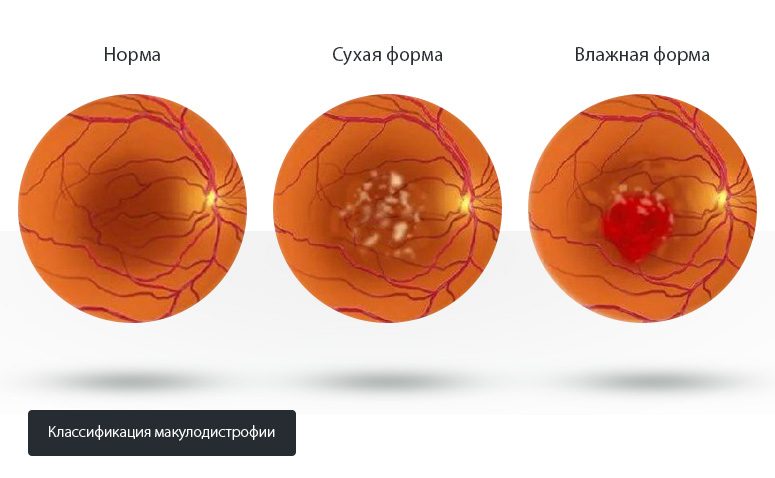
Химические ожоги глаза, затрагивающие фоторецепторные структуры глаза.
Заподозрить возрастную макулодистрофию можно по типичным симптомам нарушения центрального зрения: предметы, располагающиеся перед глазами, становятся нечеткими, с расплывчатыми контурами, по центру появляются пятна мутноватого или темного цвета. При прочтении текста выявляется искривление линий, пропадания букв и цифр. Сложнее узнавать лица, воспринимать информации из письменных носителей.
Ход операции
- После подготовки операционного поля, применения анестезирующих капель производится микрохирургический разрез через заднюю ровную часть цилиарного тела
- Ретинотомия для доступа в субретинальное пространство глаза
- Инъекционное введение суспензии клеток (Если трансплантируется монослой клеток, то лоскут захватывают специальным пинцетом, которым прокалывают ретину. В пространство между сетчаткой и мембраной располагают пигментный эпителий)
- В заднюю камеру вводят физиологический или гелеобразное вещество для прижатия трансплантата
- Контроль кровотока в сосудистой оболочке с помощью ангиографии и ОКТ.
Возможные осложнения:
Отслойка сетчатки
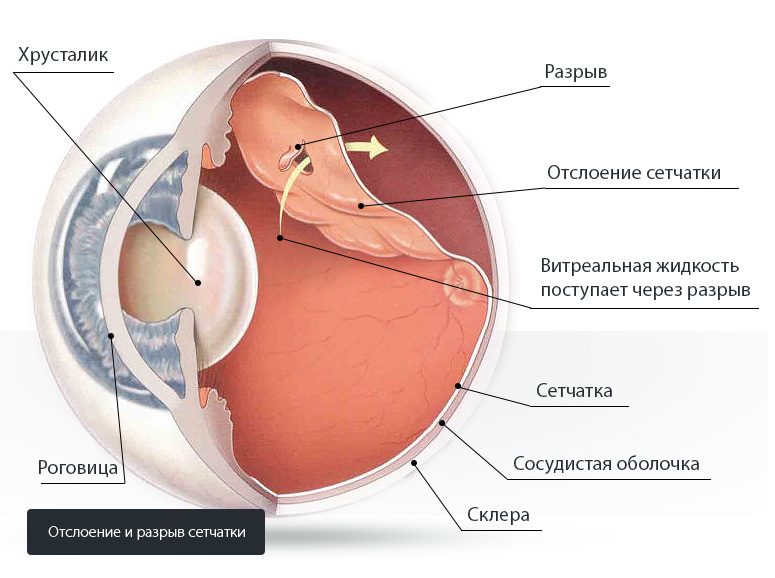
Тяжелая патология, приводящая к полной или частичной потере зрения. Проявляется в большинстве случаев редкими мельканиями мушек перед глазами. Локальное отслоение характеризуется появлением черных точек, мешающих сконцентрироваться на объекте. Значительная площадь патологического участка характеризуется больными как черная пелена перед глазами, появление темного пятна по центру. Локализация в центральной части ретины не дает заниматься чтением, шитьем, работе с электронными устройствами.
Начало сопровождается яркими вспышками света, «молнии», после которых следует помутнение перед глазами, искривление и дрожание линий предметов.
Рецидив неоваскуляризации
Сетчатка отличается высокой потребностью в питательных веществах, воспаление приводит к отеку и застою в микроциркуляторном русле, вызывая недостаток кислорода. В ответ выделяется фактор роста эндотелия сосудов, вызывающий неконтролируемый рост патологически сосудов, склонных к ломкости. Отягощает состояние уже имеющийся ускоренный ангиогенез.
Разрыв сетчатки
Линейное или округлое нарушение целостности сетчатки, возникающее в процессе операции или в раннем послеоперационном периоде из-за индивидуальных особенностей организма. Может протекать латентно, когда пациент не предъявляет жалоб. В этом случае очень важен систематический осмотр больных после операции, где при офтальмоскопии выявляется данное осложнение. Нередко разрыв сопровождается высвобождением крови в стекловидное тело, гемофтальм.
Кровоизлияния
Появление крови в пространстве между хрусталиком и сетчаткой из-за повреждения сосудов. Клинически это проявляется в резком снижении остроты зрения, появлении черной пелены или пятен перед глазами. Причины гемофтальма: нарушения свертываемости крови, сахарный диабет, разрыв сосудов.
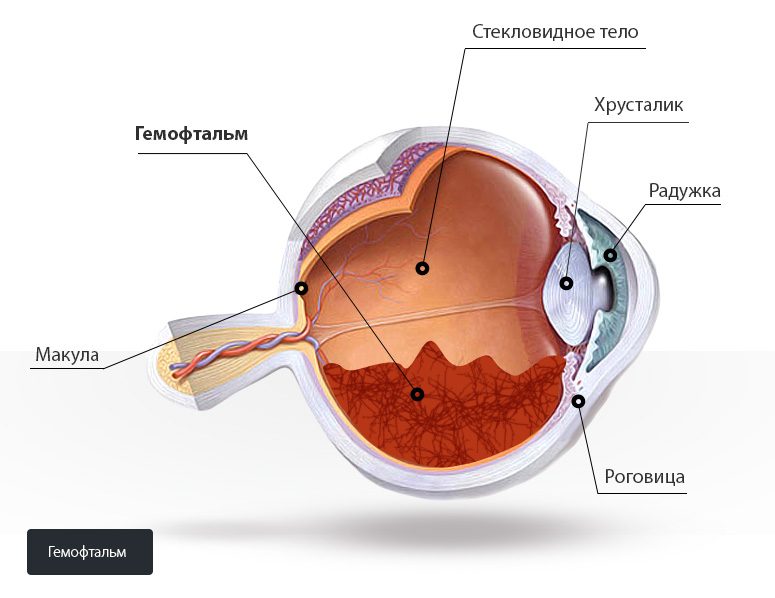
Нарушение кровоснабжения сетчатки и воспалительные реакции
Частое проявление в виде эндофтальмита, возникающий при нарушении целостности глазного яблока нарушается при занесении инфекции из вне. Воспаление всегда переходит в сосудистую оболочку с сильно выраженной симптоматикой и клиническими проявлениями. При диагностическом осмотре глазного дна определяет рефлюкс желтого цвета.
Преимущества лечения у нас
Наша клиника имеет современное оборудование, способное на ранних сроках определить развитие патологии в бессимптомный период течения болезни. Результаты исследований выдаются в кратчайшие сроки, возможно в день обращения. Медицинские манипуляции проходят в комфортных для пациента условиях.
Медицинский персонал квалифицирован, каждый год повышает свои профессиональные навыки.
Многолетний опыт врачей по лечению офтальмологических болезней позволяет лечить запущенный случаи, добиваясь лучших результатов в стране.
Послеоперационный период проходит под наблюдением врачей. Индивидуальный план реабилитации разрабатывается на несколько лет, проводится постоянный мониторинг состояния здоровья.
Автор статьи: Миронов А. В.